







Категория: Инструкции
Международное наименование лекарственного вещества:
Эноксапарин натрия (Enoxaparin sodium)
Перечень препаратов, содержащих действующее вещество Эноксапарин натрия, приведен после описания.
Низкомолекулярный гепарин (средняя мол.масса около 4500 Da) с высокой анти-Xa активностью (100 анти-Ха МЕ/мг) и слабой ингибирующей активностью в отношении фактора IIa (тромбина ). Эноксапарин натрия активирует антитромбин III. что приводит к угнетению образования и активности фактора Ха и тромбина. Является эффективным антитромботическим средством с быстрым и продолжительным действием, не оказывающим неблагоприятного влияния на агрегацию тромбоцитов. Соотношение антитромботической и антикоагулирующей активности (соотношение активности антифакторов Ха и IIa) составляет примерно 3:1 по сравнению с соотношением 1:1 для нефракционированного гепарина. Средняя максимальная анти-Ха активность плазмы наблюдается через 3-5 ч после п/к введения и составляет 0.2, 0.4, 1 и 1.3 анти-Ха МЕ/мл после введения 20, 40 мг, 1 мг/кг и 1.5 мг/кг соответственно. Анти-Ха активность в плазме определяется до 24 ч после однократной п/к инъекции. Анти-IIa активность в плазме примерно в 10 раз ниже, чем анти-Ха активность. Средняя максимальная анти-IIa активность наблюдается примерно через 3-4 ч после п/к введения и достигает 0.13 МЕ/мл и 0.19 МЕ/мл после повторного введения 1 мг/кг при 2-кратном и 1.5 мг/кг при однократном введении соответственно.
Биодоступность при п/к введении - около 100%. Фармакокинетика носит линейный характер. После повторного п/к введения 40 мг 1 раз в сутки и 1.5 мг/кг 1 раз в сутки Css достигается ко 2 дню, причем AUC на 15% выше чем после однократного введения. После повторных п/к введений в суточной дозе 1 мг/кг 2 раза в сутки Css достигается через 3-4 дня, причем AUC в среднем на 65% выше чем после однократного введения, и средние значения Cmax составляют соответственно 1.2 МЕ/мл и 0.52 МЕ/мл. Объем распределения - 5 л и приближается к объему крови. После в/в введения в течение 6 ч в дозе 1.5 мг/кг клиренс - 0.74 л/ч. Метаболизируется в основном в печени путем десульфатирования и/или деполимеризации с образованием низкомолекулярных веществ с очень низкой биологической активностью. Выведение носит монофазный характер с T1/2 - 4 ч (после однократного п/к введения) и 7 ч (после многократного введения). 40% введенной дозы выводится почками в виде активных (10%) и неактивных метаболитов. У пожилых пациентов и у больных с ХПН скорость выведения снижена. После повторного п/к введения 40 мг 1 раз в сутки у пациентов с незначительной (КК 50-80 мл/мин) и умеренной (КК 30-50 мл/мин) почечной недостаточностью AUC увеличивается; у пациентов с выраженной почечной недостаточностью (КК менее 30 мл/мин) AUC в среднем на 65% выше при повторном п/к введении 40 мг 1 раз в сутки.
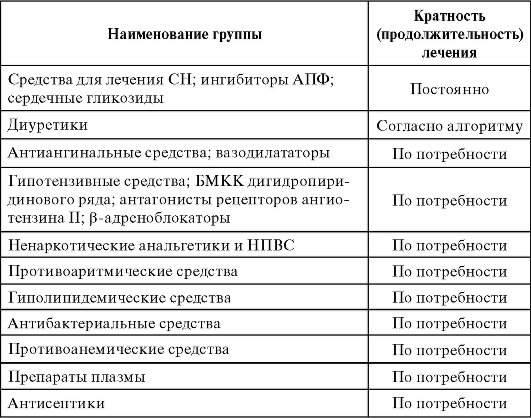
Профилактика: венозные тромбозы и тромбоэмболии (особенно при ортопедических и хирургических операциях); венозные тромбозы и тромбоэмболии у пациентов, находящихся на постельном режиме (ХСН III или IV класс NYHA, острая дыхательная недостаточность, острые инфекции или острые ревматические заболевания в сочетании с одним из факторов риска венозного тромбоза: возраст более 75 лет, рак. тромбозы и тромбоэмболии в анамнезе, ожирение. гормональная терапия, ХСН, хроническая дыхательная недостаточность). Профилактика гиперкоагуляции в системе экстракорпоральной циркуляции при проведении гемодиализа. Лечение: тромбоз глубоких вен (в т.ч. в сочетании с тромбоэмболией легочной артерии), нестабильная стенокардия и острый инфаркт миокарда без зубца Q на ЭКГ (в сочетании с АСК).
Гиперчувствительность, угрожающий аборт, аневризма сосудов головного мозга или расслаивающая аневризма аорты (за исключением хирургического вмешательства), геморрагический инсульт (установленный или подозреваемый), кровотечение неконтролируемое, тяжелая неконтролируемая артериальная гипертензия, тяжелая тромбоцитопения, индуцированная гепарином и эноксапарином натрия (на протяжении последних месяцев).
Точечные кровоизлияния (петехии), экхимозы, редко - геморрагический синдром (в т.ч. забрюшинные и внутричерепные кровотечения. вплоть до летального исхода), гиперемия и болезненность в месте введения, редко - гематома, возникновение плотных воспалительных узлов (рассасываются через несколько дней, прекращения лечения не требуется); редко - некроз в месте введения, которому предшествует пурпура или эритематозные бляшки (инфильтрированные и болезненные); асимптоматическая тромбоцитопения (в первые дни лечения), редко - иммуноаллергическая тромбоцитопения (на 5-21 день лечения) с развитием рикошетных тромбозов (гепариновая тромботическая тромбоцитопения), которые могут осложняться инфарктом органа или ишемией конечности; бессимптомное обратимое повышение активности "печеночных" трансаминаз. Редко - системные и кожные аллергические реакции. При травматично проведенной спинальной/эпидуральной анестезии (вероятность увеличивается при использовании постоянного послеоперационного эпидурального катетера) - внутриспинальная гематома (редко), которая может привести к временному или постоянному параличу.
Не рекомендуется сочетание с антагонистами витамина К, антиагрегантами (в т.ч. АСК и блокаторы гликопротеиновых рецепторов IIb/IIIa), сульфинпиразоном. вальпроевой кислотой, НПВП, декстранами с большой мол.массой, тиклопидином. клопидогрелом. ГКС, тромболитиками (опасность кровотечения ). При необходимости сочетанного применения с этими ЛС требуется тщательный контроль за состоянием пациента и показателями гемостаза. Нельзя смешивать препарат в одном шприце с др. ЛС.
Лечение проводится строго под наблюдением врача и контролем количества тромбоцитов в крови. При развитии гепариновой тромбоцитопении - немедленная отмена препарата. Вводят только п/к или в/в при проведении гемодиализа. Низкомолекулярные гепарины не являются взаимозаменяемыми, их вводят только строго по инструкции. При снижении числа тромбоцитов ниже нормы на 30-50%, а также при появлении признаков внутреннего кровотечения (мелена или обнаружение свежей крови в кале, рвота кровью, гипохромная анемия) эноксапарин натрия отменяют. При тромбоцитопении, индуцированной гепарином в анамнезе, эноксапарин натрия назначают в исключительных случаях из-за риска иммуноаллергической тромботической тромбоцитопении, проявляющейся на 5-21 день после введения. Тесты на агрегацию тромбоцитов in vitro имеют ограниченное значение при прогнозировании риска ее развития. Риск тромбоцитопении, вызванной гепарином. может сохраняться в течение нескольких лет. Описаны редкие случаи возникновения гематомы спинного мозга при лечении эноксапарином натрия на фоне спинальной/эпидуральной анестезии с развитием стойкого или необратимого паралича. Риск возникновения этих явлений снижается при применении препарата в дозе 40 мг или ниже. Риск повышается при увеличении дозы препарата, а также при использовании проникающих эпидуральных катетеров после операции или при сопутствующем использовании дополнительных ЛС, оказывающих влияние на гемостаз (в т.ч. НПВП). Риск также повышается при травматическом воздействии или повторной спинномозговой пункции. При назначении антикоагулятной терапии во время проведения эпидуральной/спинальной анестезии необходимо особо тщательное, постоянное наблюдение за пациентом для выявления любых неврологических симптомов (срединные боли в спине, нарушение сенсорных и моторных функций, в т.ч. онемение или слабость в нижних конечностях, нарушение функции ЖКТ и/или мочевого пузыря). При выявлении симптомов, характерных для гематомы ствола мозга, необходимы срочная диагностика и лечение, включающее при необходимости спинальную декомпрессию. Нет данных об эффективности и безопасности применения препарата для профилактики тромбоэмболических осложнений у пациентов с искусственными клапанами сердца. В дозах, используемых для профилактики тромбоэмболических осложнений, препарат существенно не влияет на время кровотечения и общие коагуляционные показатели, а также на агрегацию тромбоцитов или на связывание их с фибриногеном. При повышении дозы может удлиняться АЧТВ и время свертывания. Увеличение АЧТВ и времени свертывания не находится в прямой линейной зависимости от увеличения антитромботической активности препарата, поэтому нет необходимости в контроле его активности. В случае развития острой инфекции профилактическое назначение эноксапарина натрия оправдано, только если вышеперечисленные состояния сочетаются с одним из нижеперечисленных факторов риска венозного тромбоза: возраст более 75 лет, злокачественные новообразования. тромбозы и тромбоэмболии в анамнезе, ожирение. гормональная терапия, ХСН, хроническая дыхательная недостаточность. Безопасность и эффективность применения у детей не установлены. Во время беременности следует сопоставлять пользу для матери с потенциальным риском для плода. Применение у беременных женщин с искусственными клапанами не рекомендуется (в клинических исследованиях применения препарата с целью профилактики тромбообразования были зарегестрированы 2 смертельных случая в результате тромбообразования и блокады клапана). Грудное вскармливание во время лечения рекомендуется прекратить.
Препараты, содержащие действующее вещество Эноксапарин натрия:
Информация, приведенная в данном разделе, предназначена для медицинских и фармацевтических специалистов и не должна использоваться для самолечения. Информация приведена для ознакомления и не может рассматриваться в качестве официальной.
цАМФ — сигнальная молекула, которая увеличивает инотропную, хронотропную и люзитропную функции КМЦ и вызывает релаксацию гладких мышц сосудистой стенки). ФДЭ IIIа — это разобщающий фермент в мышце сердца и сосудистой стенке, который прерывает работу цАМФ, превращая его в АМФ. Многие специфические ингибиторы фосфодиэстеразы (ИФДЭ) IIIа, например милринон и эноксимон, были синтезированы для улучшения гемодинамики путем повышения уровня цАМФ в КМЦ и гладкомышечных клетках сосудов.
Внутриклеточная локализация предоставляет возможность стимулировать сократимость миокарда без увеличения сердечного ритма с помощью низких доз высокоспецифичных ИФДЭ. Независимость механизма от адренергических рецепторов позволяет избежать отрицательной регуляции, десенсибилизации и прямого антагонизма при назначении (3-АБ. Исследования выявили улучшение гемодинамики на фоне приема ИФДЭ по сравнению с добутамином у больных при терапии бета-АБ, особенно карведилолом.
Этот механизм позволяет получить синергический эффект с агонистами (3-адренорецепторов, например с добутамином. Такая комбинированная терапия может оказаться полезной для пациентов с заметным нарушением систолической функции ЛЖ. ИФДЭ вызывают выраженную вазодилатацию сосудов легких и периферических артерий, снижают постнагрузку и преднагрузку, тем самым увеличивая сократимость миокарда. Эти эффекты обусловливают возможность применения ИФДЭ у пациентов с дисфункцией ЛЖ и ЛГ или после трансплантации сердца.
Милринон — наиболее часто используемый ИФДЭ, но только 3% пациентов в исследовании ADHERE и < 1% в EHFS II получали его. Милринон чаще используют в дозе 25-75 мкг/кг болюсом свыше 10 мин до 20 мин (у пациентов с пограничной гипотензией эту дозу болюса часто снижают) и постоянной инфузией, которую начинают с дозы 0,10 мкг/кг/мин и изменяют в зависимости от гемодинамического эффекта. С учетом фармакодинамики (период полувыведения 2,5 час, фармакодинамический период полувыведения < 6 час) эффекты от изменения дозы появляются в течение, как правило, 15 мин после изменения дозы.

В связи с такой фармокодинамикой милринона побочные эффекты могут развиваться позднее, поэтому пациентов следует наблюдать по меньшей мере в течение 48 час после прекращения введения препарата. Милринон выводится почками, поэтому требуется уточнение дозы в зависимости от функции почек или замена его на добутамин.
Милринон имеет много побочных эффектов, включая выраженную гипотензию (рекомендуется КЛА), а также предсердные и желудочковые аритмии. В исследовании OPTIME-CHF (Outcomes of a Prospective Trial of Intravenous Milrinone for Exacerbations of Chronic Heart Failure) 951 пациент с ухудшением систолической СН, не требующей в/в инотропной поддержки, был рандомизирован для инфузии милринона или плацебо.
Различия в первичной конечной точке госпитализации от сердечнососудистых причин в течение 60 сут отсутствовали. но в группе терапии милриноном было отмечено значительное увеличение случаев устойчивой гипотензии и пароксизмов ФП. Post-hoc анализ подгрупп показал увеличение смертности у пациентов с ишемической этиологией СН, получавших милринон. Это исследование усиливает осторожность в использовании препарата для лечения больных с ОСН.
Эноксимон относится к ИФДЭ IIIа. Препарат доступен в Европе. Дозировка, по сути, соответствует 0,1 милринона, эноксимон вводят болюсом 0,25-0,75 мкг/кг в течение свыше 10 мин до 20 мин, далее постоянной инфузией 1,25 мкг/кг/мин. Препарат экстенсивно метаболизируется в печени с почечным выведением активных метаболитов, поэтому при ПН или печеночной недостаточности дозы следует уменьшить.
 Эноксапарин натрия относится к антикоагулянтам и представляет собой низкомолекулярный препарат гепарина.
Эноксапарин натрия относится к антикоагулянтам и представляет собой низкомолекулярный препарат гепарина.
Вещество отличается высокой антиагрегантной активностью, блокирует тромбокиназу, препятствует образованию тромбов, оказывает противовоспалительное действие.
ФармсвойстваАктивное вещество быстро всасывается при подкожном введении. Максимальная концентрация действующего начала в крови наблюдается через 3—5 часов после инъекции. Выводится он почками в неизменном виде.
Период полувыведения составляет 4 часа. У пациентов с нарушением работы почек, пожилых и тучных людей это время увеличивается и варьирует от 5 до 7 часов.

Формула вещества Эноксапарин натрия
Область примененияА также его выписывают для терапии:
Абсолютными противопоказаниями к назначению лекарственных средств на основе вещества являются следующие заболевания:
Относительным противопоказанием к применению являются следующие состояния:
 Из-за отсутствия клинических данных лекарственное средство нельзя выписывать пациентам, не достигшим 18 лет.
Из-за отсутствия клинических данных лекарственное средство нельзя выписывать пациентам, не достигшим 18 лет.
При проведении клинических испытаний у беременных животных не было отмечено негативное воздействия на потомство. И, тем не менее, препарат женщинам в положении стоит назначать с осторожностью и только в том случае если польза для матери превышает возможный риск для ребенка.
Нельзя выписывать препарат беременным женщинам, у которых в сердце имплантирован искусственный клапан, так как возможен летальный исход.
На время терапии стоит перевести ребенка на адаптационную смесь.
Нежелательные реакцииНа фоне лечения возможно появления следующих побочных реакций:
В месте инъекции могут наблюдаться:
Лекарственное средство нельзя смешивать в одном шприце с другими медикаментами.
Препарат не стоит назначать с другими средствами, влияющими на гемостаз: антагонистами витамина К, тромболитиками, НПВС (за исключением аспирина); декстран -40 и т. д.
Режим дозирования и предостереженияВо время введения препарата пациент должен находиться в горизонтальном положении. Инъекцию делают подкожно поочередно в передне- и заднелатеральную зону брюшной стенки на уровне пупка.
С целью предупреждения венозных тромбозов и закупорки сосудов первую дозу препарата вводят за 2 часа перед хирургическим вмешательством, затем по 20 мг 1 раз в день на протяжении недели.

Если риск слишком высок дозировку лекарственного средства увеличивают в 2 раза, первую инъекцию делают за 12 часов до операции. Курс лечения составляет 10 дней.
С целью предупреждения коагуляции при очистке крови с использованием аппарата «искусственная почка» лекарственное средство в дозировке 0,5–1 мг/кг водят в артериальную магистраль в начале гемодиализа, который длится 4 часа.
В комплексе с аспирином препарат включают в схему терапии нестабильной стенокардии и мелкоочагового инфаркта. Дозировка у таких больных составляет 1 мг/кг, вводят лекарственное средство через каждые 12 часов до нормализации состояния, как правило, на протяжении 3—8 суток.
При развитии передозировки наблюдается кровотечения. В этом случае пациенту медленно в вену вводят протамина сульфата.
Важно знать! Вводить лекарственное средство можно строго по назначению врача и под постоянным контролем уровня тромбоцитов в крови. Как только их количество станет меньше нормы в 2 раза или разовьются признаки внутреннего кровотечения (примесь крови в кале или в рвотных массах, гипохромия) лечение отменяют.
Препарат нельзя вводит внутримышечно, только подкожно и внутривенно при проведении гемодиализа.
При тромбоцитопении, спровоцированной гепарином, инъекции эноксапарина проводят в исключительных случаях, так как существует большая вероятность развития иммуноаллергической тромбоцитопении, которая может появиться на 5—24 сутки после начала лечения.
Риск тромбоцитопении, спровоцированной гепарином, может сохраняться еще на несколько лет.
Для снижения риска развития гематомы спинного мозга препарат нужно назначать в дозировке 40 мг или меньше, нельзя параллельно назначать другие медикаменты, влияющие на гемостаз и использовать проникающие эпидуральные катетеры. Риск кровоизлияния увеличивается при повторном поясничном проколе.
При введении препарата на фоне анестезии нужно постоянно контролировать самочувствие больного. При выявлении таких признаков гематомы спинного мозга, как болезненные ощущения в спине, нарушения работы мочевого пузыря и органов пищеварения, чувствительных и двигательных функций, в том числе онемение и слабость в ногах, нужно провести срочную диагностику и лечение, возможно и спинальную декомпрессию.
При развитии острой инфекции с целью профилактики использования препарата оправдано, если пациент входит в группу риска развития венозного тромбоза и у него наблюдается следующее:
Сегодня в продаже можно встретить следующие препараты активным веществом, в которых является Эноксапарин натрия:

Отзывы пациентов и специалистов, которые практикуют применение Эноксапарин натрия в своей врачебной практике.
В начале беременности у меня был повышенный уровень Д-димера, врач назначил Клексан. Продают препарат строго по рецепту в упаковке 1—2 шприца.
Инъекцию делают в живот, отступив от пупка в разные стороны на 2 пальца. Первый раз было больно, и образовалась гематома, но анализы после лечения были в норме.
Нельзя назначать препарат себе самостоятельно, так как существует большой риск кровотечения. Нужно помнить, что низкомолекулярные гепарины не являются взаимозаменяемыми и назначать их необходимо строго по инструкции.
Для того, чтобы сделать инъекцию необходимо зажать кожу большим и указательным пальцем и не разжимать их до конца процедуры. Иглу в кожную складку надо вводить перпендикулярно телу пациента на всю длину. После введения лекарства массировать место инъекции нельзя.
Анатолий Алексеевич хирург, стаж 21 год
Хранят инъекции при температуре не выше 25 градусов, не допуская их замораживания.
Roberta Hines, M.D.
Associate Professor of Anesthesia
Department of Anesthesiology
Yale School of Medicine
New Heaven, CT 06510
Препараты, повышающие инотропные свойства сердечной мышцы, используются в самых разных клинических ситуациях. Катехоламины, представляющие группу симпатомиметиков, являются традиционными препаратами выбора в случаях, когда необходимо увеличить сердечный выброс. Все катехоламины реализуют свои инотропные свойства путем стимуляции адренергических рецепторов симпатической нервной системы. 1,2 Стимуляция адренергических рецепторов сердечно-сосудистой системы приводит к возникновению определенных и вполне предсказуемых органоспецифических эффектов (таблица 1). На эти адренергические рецепторы катехоламины могут действовать как напрямую, так и опосредовано. Катехоламины, действующие опосредовано, стимулируют освобождение нейротрансмиттеров из депо в окончаниях симпатических нервов, в то время как катехоламины, действующие напрямую, стимулируют непосредственно сами адренергические рецепторы. Независимо от характера действия (прямого или опосредованного), все катехоламины реализуют свой положительный инотропный эффект путем стимуляции b 1 - рецепторов. Подобная стимуляция активизирует процесс освобождения циклического аденозинмонофосфата (цАМФ). 3
Эффективность любого адренергического средства зависит от доступности (например, плотности расположения) и чувствительности (например, величины аффинитета) этих b -рецепторов. Bristow и соавт. 4 описали так называемый синдром “нарушения регуляции” b - рецепторов. Уменьшение количества и снижение чувствительности b - рецепторов отмечается в случаях, когда концентрация катехоламинов в плазме постоянно повышена (например, при застойной сердечной недостаточности [ЗСН] или гипертонии). В протвоположность этому у пациентов, длительное время получающих анти-b -адренергическую терапию, количество b - рецепторов значительно увеличено. Поначалу считалось, что нарушение регуляции b - рецепторов развивается лишь при длительном и устойчивом повышении концентрации катехоламинов в плазме; однако недавно было обнаружено, что этот феномен отмечается и при кратковременной гиперкатехоламинемии. Совсем недавно Marty и соавт. показали, что интраоперационный рост плазменной концентрации катехоламинов и сопровождающая его адренергическая стимуляция приводит к значительному увеличению количества b - адренорецепторов и заметному снижению их аффинитета в послеоперационном периоде. 5 Поэтому даже самая крайняя степень активации симпатической системы может сопровождаться угнетением b - адренергической активности.
Если клиницист при назначении адренергических препаратов желает получить максимальную выгоду, он должен учесть следующие основные факторы: 1) концентрацию назначаемого b - агониста, 2) количество адренергических рецепторов и их связывающую способность (аффинитет), и 3) концентрацию ионов кальция (она должна быть достаточной). 3 Помимо положительного инотропного действия, рост концентрации цАМФ приводит к увеличению частоты сердечных сокращений и разнообразным сосудым эффектам (например, вазоконстрикции [a ] или вазодилатации [b 2 ]). Стимуляция b 1 - рецептора оказывает положительный дромотропный эффект (скорость распространения импульсов по проводящей системе миокарда увеличивается, могут возникнуть аритмии). Таким образом, в клинических условиях общее гемодинамическое действие того или иного адренергического препарата складывается из суммы отдельных гемодинамических эффектов, опосредованных специфическими рецепторами.
Новейшие методы инотропной поддержки при желудочковой недостаточности основаны на применении синтетических производных катехоламинов или неадренергических препаратов. Ниже будут представлены три новых кардиотонических средства: допексамин (dopexamine), милринон (milrinone) и эноксимон (enoximone). Кроме этого, будут изложены новые показания к применению “более старого” неадренергического препарата амринон (amrinone).
Допексамина гидрохлорид (таблица 2) является новым синтетическим катехоламином, имеющим структурное сходство как с допамином, так и с добутамином. 6 Он оказывает действие как на допаминергические (DA1 ), так и на b - адренергические (главным образом на b 2 ) рецепторы. Сообщалось, что аффинитет допексамина по отношению к b 2 - адренорецепторам в 9.8 раза превосходит этот показатель по отношению к b 1 - адренорецепторам. 7 В норме в левом желудочке b 1 - рецепторы преобладают над b 2 - рецепторами в соотношении примерно 4:1. Однако при ЗСН это соотношение меняется, так как количество b 1 - и b 2 - рецепторов становится одинаковым. 9 В этом случае селективная стимуляция b 2 - адренергических рецепторов (что происходит, например, при назначении допексамина) может сопровождаться ярко выраженным инотропным эффектом. 8 Помимо этого, допексамин оказывет угнетающее действие на механизмы обратного захвата катехоламинов нервными окончаниями, чем отчасти и обусловлено положительное инотропное действие этого препарата. Было показано, что у здоровых добровольцев допексамин увеличивает спланхнический кровоток (т. е. кровоток в кишечнике, почках, печени и селезенке), что является результатом стимуляции DA1 - рецепторов. 8 У этих же добровольцев было зафиксировано увеличение сердечного выброса и частоты сердечных сокращений, а также снижение периферического сосудистого сопротивления (как результат стимуляции b 2 - рецепторов). В этом же эксперименте исследователи отметили увеличение диуреза. Тем не менее у 5-8% добровольцев, задействованных в эксперименте, возникла тахикардия.
Кратковременные исследования гемодинамики у пациентов с тяжелой сердечной недостаточностью показали, что допексамин: 1) снижает постнагрузку на сердечную мышцу в результате системной вазодилатации в артериальном русле, и 2) увеличивает почечный кровоток вследствие селективного расширения почечных сосудов и незначительной (обычно на 5-10%) стимуляции миокарда, связанной с прямым и опосредованным (например, угнетение процессов обратного захвата катехоламинов в синапсе) положительным инотропным действием этого препарата. В проведенных экспериментах Leier и соавт. показали, что у пациентов с ЗСН допексамин значительно повышает ударный объем и снижает как системное, так и легочное сосудистое сопротивление. 10 Приведенные данные указывают, что у пациентов с ЗСН допексамин оказывает как сосудорасширяющее, так и положительное инотропное действие. Кроме этого, при назначении допексамина у этих же пациентов отмечалось значительное повышение диуреза и показателя клиренса креатинина. 11 Проводя исследования среди пациентов с ЗСН 3 степени по классификации нью-йоркского кардиологического общества, Foulds 12 зафиксировал 47-процентный рост показателя ударного объема в ответ на введение допексамина. Назначение допексамина пациентам с ЗСН сопровождалось увеличением частоты сердечных сокращений, однако по сравнению с группой здоровых добровольцев это повышение клинически было значительно менее выраженным. Феномен неодинакового увеличения частоты сердечных сокращений у пациентов из сравниваемых групп объясняется изменением аффинитета b - рецепторов, о чем уже было ранее сказано.
Способность допексамина усиливать работу желудочков у пациентов с ЗСН была подтверждена в работе Jaski и Peters. 13 Они зафиксировали 16-процентный рост показателя пиковой скорости нарастания давления в левом желудочке (dp/dt) во время инфузии допексамина. При этом концентрация норадреналина в плазме увеличилась на 49%; полученные экспериментальные данные подтверждают высказанные ранее предположения о том, что положительный инотропный эффект при назначении допексамина отчасти обусловлен угнетением процесса обратного захвата норадреналина в синапсах. 13 Эти исследователи опять-таки не отметили значительного роста частоты сердечных сокращений в ответ на введение допексамина.
В настоящее время изучается клиническая эффективность допексамина у пациентов, перенесших кардиопульмонарное шунтирование (КПШ). Hunter и соавт. назначали допексамин пациентам с низкими показателями сердечного выброса после КПШ. 14 Они зафиксировали увеличение сердечного выброса, частоты сердечных сокращений и ударного объема. Системное и легочное сосудистое сопротивление при этом снижалось. Необходимо отметить, что в данной группе пациентов показатель клиренса креатинина не возрос. Чуть позже Hakim и соавт. показали, что допексамин повышает сердечный индекс (СИ) у пациентов после КПШ. 15 У кардиохирургических пациентов из этой группы инфузия допексамина со скоростью 3 мкг/кг/мин сопровождалась увеличением СИ с 2.58 до 3.64 л. Тем не менее введение допексамина данным пациентам привело к значительному нарастанию частоты сердечных сокращений с 85 до 115 ударов/мин. 15 Santman также обратил внимание на тахикардию, которая отмечается при инфузии допексамина у кардиохирургических больных. 16 Он отметил, что повышение сердечного выброса после КПШ происходит главным образом за счет увеличения частоты сердечных сокращений, нежели за счет роста ударного объема (УО-30 мл до назначения допексамина и УО-33 мл на фоне его введения). 16 Гемодинамика у пациентов, перенесших пластику клапанов сердца, претерпевает такие же изменения. 16
Пытаясь выяснить причину повышения частоты сердечных сокращений после КПШ, MacGregor и соавт. сравнили действие допексамина и добутамина на гемодинамику и почечные функции у пациентов со сниженным сердечным выбросом после операции шунтирования коронарной артерии (ШКА). 17 В этом эксперименте те пациенты, СИ у которых после КПШ был ниже 2.5 л, были наугад разделены на две группы: одним проводилась инфузия допексамина со скоростью 2 мкг/кг/мин, другим вводился добутамин со скоростью 5 мкг/кг/мин. 14 В течение первых 30 минут после наложения шунта скорость введения препаратов постепенно увеличивали методом титрования так, чтобы СИ оставался на отметке не ниже 3 л. В дальнейшем скорость введения корректировали лишь в случае снижения СИ ниже отметки 3 л или возникновения стойкой тахикардии (частота сердечных сокращений [ЧСС]> 120 ударов/мин). Допексамин повысил СИ более чем на 50% по сравнению с исходным уровнем, с 2.3± 0.1 л до 3.5± 0.14 мл/м 2. Одновременно с этим ЧСС возросла с 95 до 112 ударов/мин, а ударный объем увеличился с 24 до 30 мл (р< 0.05). Приведенные данные свидетельствуют о том, что повышение сердечного выброса (на фоне введения допексамина)- результат взаимной суммации положительного хронотропного и инотропного эффектов, которыми обладает этот препарат. Инфузия добутамина также привела к повышению СИ, ЧСС и ударного объема (таблицы 3 и 4). Необходимо отметить, что величины диуреза и экскреции натрия в сравниваемых двух группах были одинаковыми. В своей работе исследователи, также как и Hakim, пришли к выводу, что у пациентов после КПШ допексамин не обладает какими-либо явными преимуществами по сравнению с добутамином, ни гемодинамическими, ни по его способности влиять на функцию почек. 16,17 MacGregor и соавт. обратили особое внимание на высокую частоту возникновения тахикардии в группе пациентов, получавших допексамин (она отмечалась у четырех из пяти больных), что потребовало проведения специфической терапии (введение эсмолола). 14 Помимо всего прочего, подобная тахикардия сопровождалась появлением на ЭКГ электрокардиографических признаков возможного повреждения миокарда.
Гемодинамическое действие допексамина и его влияние на функцию почек у пациентов после КПШ (реваскуляризация и пластика клапанов) отчетливо отличается от этих же показателей в группе пациентов с ЗСН. Это можно объяснить различием физиологических свойств b - рецепторов при острой и хронической сердечной недостаточности. Даже несмотря на неясность точной этиологии этого феномена, уже сейчас понятно, что допексамин не является идеальным средством инотропной поддержки у кардиохирургических больных. Для выяснения вопроса о причине тахикардии и ее вредных последствиях у пациентов после КПШ необходимы дальнейшие исследования.
Поскольку допексамин оказывает влияние на DA1 - рецепторы, он является эффективным средством для лечения пациентов с септическим шоком. 18-20 Стимуляция DA1 - рецепторов приводит к повышению спланхнического и почечного кровотока. Проведенные недавно экспериментальные исследования подтвердили тот факт, что инфузия допексамина приводит к избирательному повышению спланхнического кровотока. 18 Biro и соавт. в анестезиологических экспериментах на собаках первыми показали, что введение допексамина избирательно увеличивает кровоток в кишечнике. 19 Только что перечисленные клинические эффекты допексамина оказывают благоприятное действие в условиях септического шока. Brendle и Cain изучали влияние допексамина на потребление и доставку кислорода в экспериментах по введению животным эндотоксинов. 19 Они отметили, что после назначения допексамина сердечный выброс увеличивается, а процессы доставки и потребления кислорода улучшаются. 19
Colardyn и соавт. изучали краткосрочное и долговременное влияние допексамина на гемодинамику пациентов с септическим шоком. 20 Использовавшиеся при этом дозы допексамина варьировали от 1 до 6 мкг/кг/мин. В течение первого часа инфузии допексамина было зафиксировано дозозависимое снижение системного сосудистого сопротивления. Однако выраженность данного эффекта уменьшилась через 2-3 часа после начала инфузии. Наряду с этим было выявлено значительное дозозависимое повышение СИ и ЧСС, хотя и не так сильно выраженное, как в группе здоровых добровольцев или пациентов с ЗСН. Помимо всего прочего, инфузия допексамина со скоростью 1 мкг/кг/мин сопровождалась значительным увеличением ударного объма и диуреза. Интересен тот факт, что величина среднего артериального давления (САД) у данной группы пациентов не претерпевала значительных изменений. Приведенные экспериментальные данные свидетельствуют о том, что инфузия допексамина со скоростью 1-3 мкг/кг/мин увеличивает сердечный выброс и улучшает функцию почек у пациентов с септическим шоком. ЧСС и величина системного сосудистого сопротивления меняются лишь при назначении доз, превышающих 3 мкг/кг/мин.
Допексамин обладает способностью восстанавливать почечный кровоток, что было продемонстрировано на экспериментальной модели геморрагического шока у животных. 21,22 Chintala и соавт. искусственным путем на 150 минут вызывали гипотонию у собак, после чего взятая у них кровь была реинфузирована. Инфузия допексамина позволила восстановить почечный кровоток и функцию почек, причем почечное сосудистое сопротивление оставалось сниженным, а кровоток в подчревных и мезентериальных сосудах был повышен. 18,19
Cain и Curtis, моделируя эндотоксиновый шок у животных и вводя при этом допексамин для улучшения процессов доставки кислорода к органам и тканям, пытались обнаружить, действительно ли сердечный выброс при этом перераспределяется таким образом, что большее количество крови поступает в кишечник, а не в поперечно-полосатую мускулатуру. 23 Те же авторы изучали вопрос о влиянии допексамина на процессы поглощения кислорода периферическими тканями. В отличие от Biro, эти исследователи так и не зафиксировали никакого избирательного повышения кровотока в кишечнике на фоне инфузии допексамина. 18,23 Тем не менее концентрация лактата в сосудах кишечника тех животных, которым вводился допексамин, была значительно ниже, чем в контрольной группе. Авторы связывают подобное снижение образования молочной кислоты с перераспределением крови непосредственно в стенке самой кишки. Сходные изменения наблюдаются и при назначении других b 2 - агонистов. 23 Исследования показали, что агонисты b 2 - адренорецепторов (например изопротеренол) перераспределяют кровоток в стенке кишки таким образом, что кровоток в слизистой оболочке кишки начинает преобладать над кровотоком в ее мышечной стенке. 24 Львиная доля потребления кислорода в кишечнике приходится именно на слизистую оболочку кишки, что может объяснить феномен сниженного лактатообразования в сосудах кишечника тех животных, которым после введения эндотоксинов проводили инфузию допексамина (сравнение проводилось с той группой животных, которые не получали допексамин). Поскольку допексамин повышает спланхнический кровоток (как результат стимуляции DA1 - рецепторов) и обладает способностью увеличивать кровоток в слизистой оболочке кишки (вследствие стимуляции b 2 - рецепторов), он является прекрасным кардиотоническим препаратом выбора при лечении септического шока.
Итак, допексамин является новым препаратом из группы синтетических катехоламинов, стимулирующим b 2 - и DA1 - адренергические рецепторы. Стимуляция этих рецепторов при назначении допексамина приводит к повышению хронотропных и инотропных свойств миокарда. Помимо этого, препарат обладает сильным системным (почки, внутренние органы) вазодилатирующим действием и расширяет легочные сосуды. Описанные клинические эффекты допексамина оказывают благоприятное действие при шоке (как при геморрагическом, так и при септическом) и у больных с ЗСН. Клинические испытания показали, что максимально выраженное действие допексамина проявляется при его назначении методом постоянной инфузии со скоростью 1-4 мкг/кг/мин. Однако повышение ЧСС и рост потребления кислорода в миокарде (при дозах. 4 мкг/кг/мин), которые отмечаются при введении допексамина, ограничивают использование этого препарата при ишемической болезни сердца.
Ингибиторы фосфодиэстеразы (ФДЭ-III, PDE-III)
Классификация ингибиторов фосфодиэстеразы (ФДЭ) основана на их биохимических свойствах (таблица 5). Ингибиторы ФДЭ относятся либо к группе бипиридинов (амринон, милринон), либо являются производными имидазола (эноксимон). Амринон- самый первый препарат из группы ингибиторов фосфодиэстеразы, который стал использоваться в США в клинических условиях. Практические данные о действии препаратов из этой группы на гемодинамику были получены в основном в результате анализа клинического опыта применения амринона. 25,26 Однако в настоящее время разрабатываются и другие разнообразные ингибиторы ФДЭ-III. Все они оказывают однаковое действие, поскольку не являются адренергическими препаратами или катехоламинами. Отмечаемый при введении ингибиторов ФДЭ-III положительный инотропый эффект никак не связан со стимуляцией b - адренорецепторов. 27 В результате этого клиническая эффективность ингибиторов фосфодиэстеразы не снижается ни на фоне предшествующей терапии b - адреноблокаторами, ни при нарушении регуляции b - адренорецепторов. 4
Точный механизм действия ингибиторов ФДЭ-III по-прежнему остается невыясненным, однако согласно предложенной теории, препараты из этой группы ингибируют фосфодиэстеразу типа III, основное количество которой в организме находится именно в сердечной мышце. 28 Ингибирование данного фермента приводит к увеличению концентрации цАМФ; вход ионов кальция в клетку через кальциевые каналы растет, что ведет к повышению показателя dp/dt 29 и увеличивает инотропный потенциал миокарда. Помимо положительного инотропного действия, ингибиторы ФДЭ-III вызывают системную и легочную вазодилатацию, которая обусловлена повышением концентрации цАМФ. В связи с этим ингибиторы ФДЭ-III нельзя рассматривать как чисто прессорные препараты. Итак, ингибиторы ФДЭ-III оказывают комплексное гемодинамическое действие: положительный инотропный эффект сочетается с расширением сосудов. Необходимо отметить, что подобное специфическое влияние на гемодинамику (которое сопровождается повышением сердечного выброса, снижением давления заклинивания в легочных капиллярах и уменьшением системного сосудистого соротивления) не приводит к сколько-нибудь заметному росту ЧСС и почти не увеличивает потребление кислорода в миокарде (MVO2 ). Величина MVO2 не растет вследствие того, что на фоне инфузии допексамина улучшаются процессы релаксации сердечной мышцы и происходит вазодилатация.
Ингибиторы фосфодиэстеразы находят свое применение в самых разных клинических ситуациях. 30-34 Изначально эти препараты использовались при застойной сердечной недостаточности. 25 Сравнительно недавно ингибиторы ФДЭ-III стали с успехом применяться у больных с комбинированной недостаточностью обеих желудочков, дисфункцией правого желудочка и у пациентов (как взрослых, так и детей) в раннем послеоперационном периоде после КПШ. 31-35
Ингибиторы ФДЭ-III являются неадренергическими препаратами, поэтому их назначение в комбинации с агонистами адренорецепторов приводит к дополнительному улучшению функций миокарда (феномен взаимной суммации эффектов). 36,37 Gage и соавт. сообщили, что использование амринона на фоне инфузии добутамина сопровождается значительным повышением сердечного выброса по сравнению со случаями, когда терапия проводилась одним лишь добутамином. 36 Вслед за этим сообщением последовали и другие, в которых изучался вопрос клинического применения комбинации ингибиторов ФДЭ-III с допамином, неосинэфрином, адреналином и нитроглицерином. Royster и соавт. в своем расширенном рандомизированном исследовании (с учетом плацебо) провели сравнение эффективности амринона, адреналина и комбинации амринона с адреналином у больных во время операции ШКА. 37 Исследование охватило 40 пациентов, гемодинамика у которых оставалась стабильной, величина фракции выброса превышала 0.45, величина СИ превышала 2.2 л, а систолическое артериальное давление было не ниже 90 мм. рт. ст. В результате проведенных экспериментов авторы пришли к заключению, что комбинация амринона и адреналина значительно повышает сердечный выброс, ударный объем и работу левого желудочка (РЛЖ) по сравнению с исходными данными (р< 0.05) (рис. 1).
В экспериментах in vitro и in vivo было показано, что ингибиторы ФДЭ-III снижают легочное сосудистое сопротивление (ЛСС). 34,38 Подобное снижение ЛСС связано не только с прямым воздействием этих препаратов на легочные сосуды (например, увеличение освобождения оксида азота из эндотелия сосудов приводит к повышению концентрации аГМФ), но и с непрямым влиянием ингибиторов ФДЭ-III на легочную сосудистую сеть (например, повышение сердечного выброса и снижение ДЗЛК приводит в том числе и к снижению ЛСС). 38 Проводя эксперименты по перфузии изолированных легких кролика, Clark обнаружил значительное снижение ЛСС на фоне инфузии амринона. 38 Необходимо отметить, что легочная вазодилатация и снижение ЛСС наступают лишь при назначении таких доз амринона, которые превышают дозы, необходимые для повышения сердечного выброса. Согласно Clark, легочная вазодилатация наступает при назначении амринона в следующих дозировках: нагрузочная доза составляет 4-5 мг/кг в несколько приемов, после чего приступают к постоянной инфузии препарата со скоростью 10-20 мкг/кг/мин. 38
Проведенные недавно исследования показали, что амринон повышает доставку кислорода (DО2 ) у пациентов с септическим шоком. Scalea проводил наблюдения за больными с хирургической патологией, терапия септического шока у которых проводилась с использованием добутамина или амринона. 39 Назначая эти препараты, автор пытался нормализовать концентрацию лактата в сыворотке крови, а также достичь состояния, при котором потребление кислорода тканями не зависит от тканевого кровотока. Оба препарата значительно повысили DО2 и VO2. Случаи гипотонии у пациентов, получавших амринон, отмечались примерно с той же частотой, как и у больных, получавших добутамин. Все перечисленные исследователи пришли к выводу о том, что амринон является прекрасным препаратом для лечения пациентов с септическим шоком.
Милринон, ингибитор ФДЭ-III второго поколения, влияет на гемодинамику так же, как и амринон. 40,41 Этот препарат оказывает положительное инотропное и сосудорасширяющее действие одновременно. 38,40 Однако положительный инотропный эффект милринона выражен в 12-15 раз сильнее, чем у амринона. При назначении ингибиторов ФДЭ-III, особенно амринона, существует потенциальная угроза развития тромбоцитопении. Тем не менее George и соавт. не обнаружили сколько-нибудь значительного снижения числа тромбоцитов через 48 часов постоянной инфузии милринона у кардиохирургических больных. 42
Подобно амринону, милринон был разработан как инотропный препарат для перорального применения у пациентов с ЗСН. К сожалению, при длительном назначении таблетированных форм милринона повысился показатель смертности у пациентов с ЗСН. Тем не менее всеобъемлющие клинические испытания милринона в виде раствора для внутривенных инъекций показали, что этот препарат оказывает благоприятное действие при его кратковременном назначении пациентам с ЗСН и дисфункцией желудочков после КПШ. 43-45
Ludmer и соавт. проводя инфузию милринона в левую главную коронарную артерию у пациентов с ЗСН (во время ангиографии), обнаружили 21-процентное увеличение сократимости миокарда и работы левого желудочка, а также 18-процентное повышение ударного объема. 46 Piserone и соавт. сравнили эффективность милринона и нитропруссида натрия у пациентов с тяжелой ЗСН; для этого они титровали вводимые растворы таким образом, чтобы среднее артериальное давление и системное сосудистое соротивление при инфузии каждого из препаратов снижалось на одну и ту же величину. 42 Оказалось, что милринон повышает ударный объем в значительно большей степени, чем нитропруссид натрия. Наряду с этим во время инфузии милринона был зафиксирован дозозависимый рост dp/dt; это обстоятельство указывает на то, что милринон улучшает сократительную способность миокарда.
Как и другие ингибиторы ФДЭ-III, милринон увеличивает сердечный выброс, не повышая при этом общего потребления кислорода в миокарде (MVO2 ). Monrad и соавт. назначая милринон пациентам с ЗСН, добивались 45-процентного увеличения сердечного индекса; оказалось, что потребление кислорода в миокарде при этом почти не меняется. 45 Grose и соавт. проводя сравнение клинического действия милринона и добутамина при их внутривенном введении больным с ЗСН, обнаружили, что именно добутамин, а не милринон, повышает MVO2. 48 Mitrovic и соавт. оценили эффективность внутривенного назначения милринона у пациентов с клинически выраженной ишемической болезнью сердца. 49 Они обследовали 20 больных со стабильной стенокардией покоя и напряжения до и после введения милринона. 49 Оказалось, что физическая нагрузка на фоне введения милринона не провоцирует возникновение приступов стенокардии.
Экспериментальные данные свидетельствуют также и о том, что милринон улучшает процессы релаксации сердечной мышцы в диастолу (положительный “люзитропный” эффект) и увеличивает коронарный кровоток. Механизм этого явления объясняется тем, что под влиянием инфузии милринона снижается тонус стенки левого желудочка в диастолу, вследствие чего повышается его кровенаполнение. Снижение тонуса стенки ЛЖ и увеличение кровенаполнения ЛЖ являются факторами, оптимизирующими коронарный кровоток и доставку кислорода в миокарде.
У 13 пациентов с тяжелой ЗСН (4 степени по классификации нью-йоркского кардиологического общества) и показателями фракции изгнания левого желудочка в пределах 6-30% инфузия милринона привела к увеличению значения dp/dt на 18%, а показатель изоволемической релаксации при этом снизился на 30%. 45 Конечное диастолическое давление в левом желудочке снизилось на 33%, однако это существенно не повлияло на величину конечного диастолического объема. Приведенные данные свидетельствуют об улучшении растяжимости левого желудочка и сдвиге кривой взаимоотношения давление-объем в ЛЖ вниз. Способность милринона улучшать функциональные показатели миокарда в диастолу (у пациентов с застойной сердечной недостаточностью) была подтверждена в исследованиях Monrad и соавт. 45,46
Проведенные недавно в различных европейских медицинских центрах клинические испытания милринона показали, что кратковременный курс этого препарата улучшает функциональные показатели желудочков сердца у кардиохирургических больных. 43,44 В программу данных испытаний вошли 99 пациентов после КПШ, которые получали милринон внутривенно. Всем этим пациентам сначала вводили нагрузочную дозу препарата в виде болюса со скоростью 50 мкг/кг/мин в течение 10 минут, а затем приступали к введению поддерживающих доз методом постоянной инфузии со скоростями 0.375, 0.5 или 0.75 мкг/кг/мин в течение 12 часов. Контроль за показателями гемодинамики осуществлялся сразу после введения нагрузочного болюса (на 15-й минуте), спустя 30, 45 и 60 минут, 3, 6 и 12 часов после его введения, а также через 4 часа после завершения инфузии. У всех пациентов было зафиксировано значительное увеличение ударного объема и сердечного индекса. Кроме того, наблюдалось существенное снижение давления заклинивания в легочных капиллярах, давления в правом предсердии, среднего давления в легочной артерии, среднего артериального давления и системного сосудистого сопротивления. Тем не менее у 18 пациентов (14%) возникли аритмии, причем у 16 из них (89%) они были расценены как “не представляющие угрозу для жизни”. Аритмии возникали обычно у тех пациентов, которые получали милринон в дозе 0.75 мкг/кг/мин. Два эпизода аритмии были отнесены к категории “опасных для жизни” (фибрилляция предсердий), причем развивались они на фоне инфузии повышенных доз милринона (0.75 мкг/кг/мин).
Анализируя результаты этого эксперимента, исследователи пришли к выводу о том, что клинический эффект милринона зависит от исходной величины сердечного индекса (т. е. от величины СИ перед началом терапии этим препаратом). 44 99 пациентов, задействованных в описанном эксперименте, были разделены на четыре подгруппы в зависимости от исходных величин СИ и давления заклинивания в легочных капиллярах: группа А (СИ> 2 л, ДЗЛК< 12 мм. рт. ст.), группа В (СИ> 2 л, ДЗЛК> 12 мм. рт. ст.), группа С (СИ< 2 л, ДЗЛК< 12 мм. рт. ст.) и группа D (СИ< 2 л, ДЗЛК> 12 мм. рт. ст.) (рис. 2). Показатель СИ в группе D на фоне инфузии милринона существенно возрос (на 53%) по сравнению с другими группами (р< 0.05). Кроме того, пациенты с высоким легочным сосудистым сопротивлением (ЛСС> 200 дин • сек • см -5 ) лучше реагировали на терапию милриноном, чем пациенты с более низкими значениями ЛСС (от 100 до 199 дин • сек • см -5 ). По аналогии с этим у пациентов с низкими исходными величинами среднего артериального давления (САД 69 мм. рт. ст. в пределах 50-70) назначение милринона не привело к дальнейшему падению САД, однако показатель СИ у них значительно возрос.
Bailey и соавт. недавно показали, что введение нагрузочной дозы милринона (50 мкг/кг) с последующим переходом на его постоянную инфузию со скоростью 0.5 мкг/кг/мин приводит к значительному повышению сердечного выброса у пациентов после КПШ. 50,51 При использовании подобных доз период полураспада препарата составил примерно 50 минут. Butterworth и Hines 52 изучали фармакодинамику и фармакокинетику милринона при его введении кардиохирургическим взрослым больным в дозах 25, 50 или 75 мкг/кг (исследованием были охвачены лишь те пациенты, у которых величина СИ после отключения от аппарата искусственного кровообращения составляла менее 3 л). Контроль за ЧСС, средним артериальным давлением, давлением заклинивания в легочных капиллярах и сердечным индексом осуществлялся до и после введения милринона. Во время эксперимента проводились периодические заборы крови для изучения фармакокинетики и измерения плазменных концентраций милринона. Полученные данные свидетельствуют о том, что введение милринона в дозах 25, 50 и 75 мкг/кг существенно повышает СИ. Назначение препарата в дозах 50 или 75 мкг/кг приводит к значительно более выраженному увеличению СИ, чем при его введении в дозе 25 мкг/кг. У тех пациентов, которые получали милринон в дозах 50 или 75 мкг/кг, гемодинамика оставалась стабильной и дополнительного назначения адреналина не потребовалось, в то время как у 50% пациентов (пять из десяти), получавших этот препарат в дозе 25 мкг/кг, была необходима корригирующая терапия адреналином. Сравнивая величины СИ при введении милринона в количествах 50 и 75 мкг/кг, авторы обнаружили, что они примерно одинаковы (т. е. повышение дозы препарата в диапазоне 50-75 мкг/кг не приводит к дальнейшему росту СИ), однако назначение более высоких доз милринона может привести к еще большему снижению артериального давления, даже несмотря на проведение инфузионной терапии и введение фенилэфрина (мезатона). Наконец, начальный период полураспределения при введении 25, 50 и 75 мкг/кг составляет соответственно 4.6, 4.3 и 6.9 минут. Результаты этого эксперимента показывают, что максимальная оптимизация гемодинамических функций (при минимальном риске возникновения аритмий) наступает при назначении средних доз милринона (т. е. 50 мкг/кг нагрузочная доза с последующим переходом на постоянную инфузию со скоростью 0.5 мкг/кг/мин). Поскольку милринон имеет относительно короткий период полураспада, его следует назначать методом постоянной инфузии.
Подобно амринону, милринон снижает легочное сосудистое сопротивление в экспериментах in vivo и in vitro. Harris и соавт. наблюдали за группой из 99 кардиохирургических пациентов, которым проводилась инфузия милринона. 53 За четырехчасовой период наблюдения среднее легочное сосудистое сопротивление прогрессивно снижалось (максимум на 30-40%). Наибольшее снижение ЛСС отмечалось у пациентов с высокой исходной величиной ЛСС (> 200 дин • сек • см -5 ), которым проводилась пластика митрального клапана. 53 Помимо этого, милринон оказывает выраженный терапевтический эффект при легочной эмболии, поскольку он повышает сердечный выброс и снижает давление в легочной артерии. Tanaka и соавт. экспериментальным путем индуцировали легочную гипертензию у собак, а затем проводили им инфузию допамина, добутамина или милринона. Оказалось, что милринон вызывает дозозависимое повышение сердечного выброса и снижение легочного сосудистого сопротивления. 54
Недавно появились сообщения об использовании милринона для оптимизации гемодинамики у больных, ожидающих трансплантации сердца. Watson и соавт. вводили милринон пациенту, который в период подготовки к пересадке сердца был невосприимчив к назначению других инотропных препаратов и плохо откликался даже на такой эффективный метод инотропной поддержки, как внутриаортальная баллонная контрпульсация. 55 Этому пациенту милринон был назначен в виде болюса (50 мкг/кг) с последующим переходом к постоянной инфузии из расчета 0.5 мкг/кг/мин, что позволило полностью стабилизировать гемодинамику. Постоянную инфузию милринона продолжали в течение 17 дней, пока не был найден подходящий донор для пересадки сердца.
Эноксимон представляет собой имидазоламовое производное ингибиторов ФДЭ; этот препарат в настоящее время проходит клинические испытания у больных с застойной сердечной недостаточностью, у пациентов во время и после КПШ, а также у больных, ожидающих трансплантации сердца. Действие эноксимона на гемодинамику и сосудистый тонус сходно с действием других ингибиторов фосфодиэстеразы III. 56-58 Двойное слепое перекрестное сравнение с группой плацебо показало, что назначение эноксимона пациентам с ЗСН приводит к повышению фракции изгнания в покое. 58 В этом исследовании ЧСС и кровяное давление существенно не изменялись, однако фракция изгнания значительно выросла. Было показано, что внутривенное введение эноксимона в средней кумулятивной дозе 0.5-5.8 мг/кг значительно улучшает функциональные показатели левого желудочка у больных со средней и тяжелой ЗСН (2-4 степени по классификации нью-йоркского кардиологического общества). Сердечный индекс при этом возрос на 25-83%, а ударный объем и индекс работы левого желудочка увеличились на 16-88%. 59-62 Частота сердечных сокращений в зависимости от дозы возросла на 3-11% 63. а среднее артериальное давление снизилось на 6-12%. 59,67
Пик действия эноксимона (т. е. заметное повышение СИ и выраженное снижение давления заклинивания в легочных капиллярах) наступает в среднем в через 27 минут-4 часа после его инъекции. 60,63,65-66 Было обнаружено, что у пациентов с тяжелой ЗСН эноксимон оказывает свое гемодинамическое действие в течение примерно 14 часов после его однократного введения. 59,67 Даже несмотря на то, что СИ продолжает менять свои значения по меньшей мере в течение 10 часов после однократного введения эноксимона, давление заклинивания в легочных капиллярах перестает уменьшаться уже через 3 часа после однократного болюса этого препарата. 60
Если сравнивать гемодинамические эффекты эноксимона при его кратковременном пероральном и внутривенном введении, то по качественным и количественным характеристикам они сопоставимы. Однако при назначении эноксимона per os необходимо использовать более высокие кумулятивные дозы этого кардиотоника (2-31.5 мг/кг), причем выраженность гемодинамических изменений при пероральном введении эноксимона у разных больных варьирует в более широких пределах, нежели при внутривенном назначении этого препарата. 61,62,64,68 Согласно Uretsky и соавт. при внутривенном и пероральном введении эноксимона давление в правом предсердии, давление в легочной артерии и ДЗЛК снижаются примерно на одни и те же величины, однако несмотря на это сердечный выброс при внутривенном назначении эноксимона возрастает максимум на 67%, в то время как при пероральном его введении- всего лишь на 28%. 65
Большое количество исследований было посвящено сравнению гемодинамических эффектов эноксимона, добутамина и нитропруссида натрия. Авторы этих исследований показали, что эноксимон повышает СИ и ударный объем в большей степени, чем нитропруссид натрия. Давление заклинивания в легочных капиллярах, системное сосудистое сопротивление и среднее артериальное давление при назначении эноксимона и нитропруссида натрия снижаются примерно одинаково. У 14 пациентов с ЗСН было проведено сравнение гемодинамического действия добутамина (10-15 мкг/кг/мин внутривенно) и эноксимона (2.9 мг/кг внутривенно). 65 Оба препарата в значительной степени повысили СИ и нагнетательную способность миокарда при одновременном снижении давления в левом желудочке и системного сосудистого сопротивления. 65,66 Сходные клинические эффекты были продемонстрированы Likoff и соавт. у восьми пациентов с ЗСН. 62 Однако в этом исследовании инфузия добутамина сопровождалась ростом ЧСС и повышением среднего артериального давления.
Вопрос о целесообразности назначения эноксимона при острой вентрикулярной дисфункции в настоящее время находится в стадии изучения. Проведенные недавно исследования показали, что эноксимон обладает способностью улучшать функциональные показатели желудочков у пациентов после КПШ. 69,70 У 60 пациентов с низким сердечным выбросом после операции на открытом сердце инфузия эноксимона (болюс 0.5-1 мг/кг с последующей инфузией из расчета 2-20 мкг/кг/мин) и добутамина (2.5-15 мкг/кг/мин) сопровождалась одинаковым ростом СИ, ударного объема и работы левого желудочка при одновременном снижении давления в легочной артерии, давления заклинивания в легочных капиллярах и системного сосудистого сопротивления. 71 Lancon и соавт. в своем эксперименте показали, что потребление кислорода в миокарде при инфузии эноксимона значительно снижается. 71 Keough и соавт. провели сравнение эффектов эноксимона и добутамина у пациентов с нарушенной функцией левого желудочка после КПШ (показатель фракции изгнания в периоперативном периоде < 0.50). 72 В обеих группах было выявлено равноценное повышение СИ (на 25-60%), снижение системного сосудистого сопротивления (на 10%) и улучшение нагнетательной функции правого и левого желудочков. Концентрация кислорода в смешанной венозной крови в обеих группах также претерпевала сходные изменения. Инфузию препаратов прекращали через 24 часа; никаких нежалательных последствий при этом зафиксировано не было. Все авторы пришли к выводу, что оба препарата (эноксимон и добутамин) оказывают благоприятное воздействие на гемодинамику пациентов.
Экспериментальные исследования на животных и людях показали, что применяемые на практике дозы эноксимона не способствуют развитию аритмий. 73 Тем не менее следует отметить, что подобное заключение опирается на опыт кратковременного внутривенного использования эноксимона и может не соответствовать действительности в случаях, когда препарат назначают per os длительным курсом. 73,74 Эксперименты показали, что эноксимон оказывает благоприятное действие у пациентов, готовящихся к пересадке сердца. 74 У 30 из 34 невосприимчивых к симпатомиметикам больных, состояние которых потребовало неотложного применения механических методов инотропной поддержки, внутривенное болюсное введение эноксимона в дозе 0.5-2 мкг/кг существенно улучшило показатели гемодинамики; повторные болюсы препарата через каждые 8 часов позволили поддержать гемодинамику на оптимальном уровне. 75-77 Bristow и O’Connell провели наблюдение за группой из 73 пациентов, ожидавших трансплантации сердца, которые получали эноксимон per os. 76,77 На фоне введения эноксимона состояние 63 из этих 73 пациентов стабилизировалось, что позволило провести им трансплантацию сердца. Проведенные исследования показали, что назначение эноксимона дает возможность предотвратить переход к механическим методам инотропной поддержки пациентов с ЗСН, которые готовятся к пересадке сердца и невосприимчивы к введению традиционных кардиотоников. 75-77
Совсем недавно было сформулировано еще одно показание к применению милринона. Исследования показали, что в послеоперационном периоде после пересадки сердца нередко развивается феномен “нарушения регуляции” b - адренорецепторов (изменяется количество и плотность распределения b 1 - и b 2 - рецепторов). Стремясь оценить клиническую значимость этого феномена и его влияние на контрактильные свойства левого желудочка, Heublein и соавт. изучали действие эноксимона у больных после трансплантации сердца. 78 Авторы обнаружили, что у 89% пациентов после пересадки сердца внутривенное введение эноксимона значительно повышает сократимость желудочков (и снижает давление в левом желудочке во время систолы). Результаты этого исследования свидетельствуют о том, что эноксимон является неадренергическим препаратом, быстро оказывающим кардиотоническое воздействие на трансплантированный миокард с нормальной исходной контрактильной способностью. 78 Эноксимон имеет по крайней мере два потенциальных преимущества над другими ингибиторами ФДЭ-III: 1) его можно назначать per os в таблетированной форме (только в Европе), и 2) он редко вызывает аритмии. Таблетированные формы эноксимона удобно использовать у больных, готовящихся к трансплантации сердца.
Подводя итоги, отметим, что новые кардиотонические препараты, презентация которых состоялась в этой главе, открывают широкие горизонты в фармакотерапии пациентов с дисфункцией желудочков сердца. 78 Корректный индивидуальный подход к назначению этих новых препаратов с учетом их фармакодинамики и фармакокинетики позволяет добиться максимально выраженного терапевтического эффекта.
Таблица 1. Типы адренергических рецепторов и реализуемые ими эффекты
Приглашаем на наш форум!Форум Русского Анестезиологического сервера существует уже более 10 лет. За это время он успел стать местом общения коллег-анестезиологов из различных стран мира. На форуме происходит обсуждение профессиональных аспектов нашей специальности, рассматриваются интересные клинические случаи, публикуются свежие статьи и обзоры. Для общения на форуме требуется регистрация. Добро пожаловать!
Приглашаем к сотрудничествуРусский Анестезиологический Сервер приглашает к взаимовыгодному сотрудничеству:
Область сотрудничества: публикация статей, методических материалов и книг; размещение объявлений на портале; участие в проведении научных исследований и многое другое.