


Категория: Бланки/Образцы

Очень часто врач ставит мужчине диагноз, полученный при помощи спермограммы. Но он не расшифровывает пациенту, что означают те или иные показатели и как можно повлиять на данные процессы в организме, а просто отдает результаты спермограммы без какой-либо расшифровки. А мужчины не решаются спросить у врача, какие нормы, почему и что она означают.
Спермограмма — метод исследования эякулята (спермы), который используется в медицине в основном для установления фертильности (способность к продолжению рода) и для выявления возможных заболеваний половой системы мужчины.
Анализ спермы проводится в случае:
Перед тем, как сдавать спермограмму, мужчине следует отказаться от всех половых контактов на срок от 2-х до 7-ми дней. Сперма получается путём мастурбации. Разрешается принести сперму в стерильной закрытой посуде, в тепле, в течение 1 часа после сдачи анализа. Обязательные условия за 2-е суток до спермограммы:
Существует несколько методов исследования спермы:

2016 Copyright - MenPortal.info Мужское здоровье
Копирование материалов только с указанием ссылки на ресурс.
Все права защищены.
"Внимание! Информация, опубликованная на портале, предназначена только для ознакомления. Обязательно проконсультируйтесь с квалифицированным специалистом, чтобы не нанести вред своему здоровью!"
Вы сообщаете об ошибке в следующем тексте:
Для завершения просто нажмите "Отправить ошибку". Также Вы можете добавить комментарий.
Качество спермы определяется путем ее специального исследования – анализа спермы (спермограммы ), который заключается в исследовании всего полученного эякулята для определения количественных, качественных и морфологических характеристик спермы.
Как правило, спермограмма назначается в совокупности с другими анализами для выявления причины бесплодия в браке, а также при мужском бесплодии и наличии воспалительных или гормональных заболеваний органов мужской половой сферы.
Кроме того, спермограмма в обязательном порядке проводится перед ЭКО и искусственной инсеминацией.
Подготовка к сдаче эякулятаДля того чтобы показатели спермы были достоверными, необходимо подготовиться к ее сдаче:
Сперма сдается непосредственно в лаборатории (специальном помещении) путем мастурбации. Возможно принести эякулят из дома, полученный в процессе прерванного полового акта в медицинский презерватив, но время доставки должно быть не более трех часов, а температура доставляемой спермы должна быть около 36°C (подмышкой). Следует учитывать, что эякулят, полученный вне лаборатории, может по дороге к ней расплескаться, что повлияет на показатели спермы.
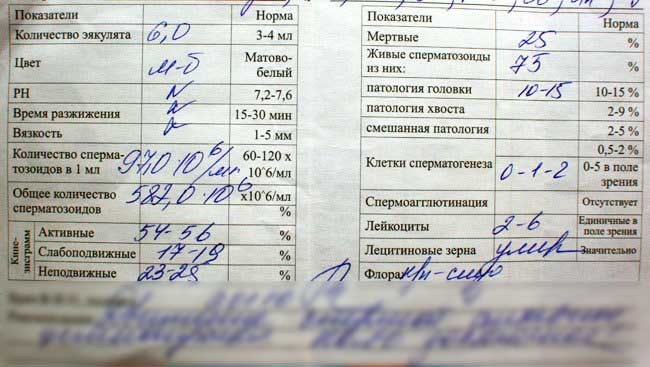
Нормы спермограммыНорма эякулята составляет 3-5 мл. Сниженный (менее 2 мл) свидетельствует либо о нарушении доставки спермы в лабораторию, либо о недостаточности функций половых желез (простаты, семенных пузырьков и прочих). Увеличение количества спермы говорит о наличии воспалительного процесса в половых органах.
В норме цвет эякулята беловатый, сероватый или с оттенком желтого. Красная или бурая окраска спермы свидетельствует либо о травме половых органах, либо о камнях в простате или хроническом везикулите (красный оттенок обусловлен примесью эритроцитов).
Норма рН спермы составляет 7,2-7,8 (щелочная). Отклонения в ту или иную сторону говорят о воспалительном процессе половых желез.
Время разжижения спермы должно не превышать 60 минут. В случае удлинения времени разжижения сперматозоиды в кислой среде влагалища растрачивают свою энергию и теряют активность, что значительно снижает их способность к оплодотворению яйцеклетки. Чаще всего длительное время разжижения наблюдается при хроническом простатите и/или везикулите.
Для определения вязкости эякулята измеряют длину нити, стекающую с конца пипетки. В норме она не более 0,5см.
Удлиненная нить (повышенная вязкость) свидетельствует о хроническом либо простатите, либо везикулите. Густая и вязкая сперма значительно снижает шансы на зачатие, так сперматозоидом трудно передвигаться во влагалище, что еще более усиливает негативное воздействие на них кислой среды.
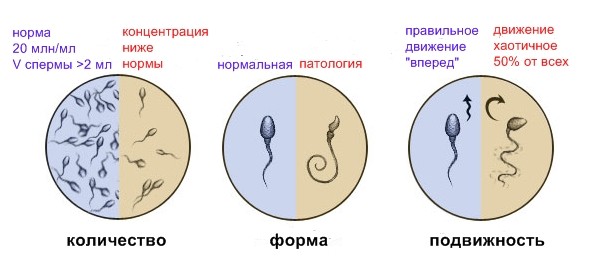
Количество сперматозоидов в 1 мл эякулята
В норме в 1мл спермы должно содержаться более 20млн. сперматозоидов.
Снижение плотности спермы называется олигозооспермия, что свидетельствует о неэффективной работе яичек (снижение андрогенов, воспалительный процесс яичек, токсическое поражение сперматогенного эпителия яичек в анамнезе, ослабленный иммунитет, нарушение обмена веществ и прочее).
Сниженная концентрация уменьшает шансы на оплодотворение. Увеличение плотности спермы или полизооспермия (более 120 млн. в 1 мл) предшествует олигозооспермии.
Общее количество сперматозоидов
Общее число сперматозоидов в исследуемом эякуляте должно быть более 60млн. Снижение плотности связано с теми же факторами, что и снижение концентрации сперматозоидов в 1 мл спермы.
От подвижности сперматозоидов зависят шансы на оплодотворение. Выделяют 4 группы спермиев:
В норме должно быть более 25% сперматозоидов из группы А или 50% сперматозоидов из группы А и В.
Сниженная подвижность сперматозоидов носит название астенозоосперия и свидетельствует о воспалительных процессах половых органов, токсических поражений и тепловых воздействий на мужские половые железы (яички).
С помощью данного показателя определяется количество нормальных сперматозоидов.
В норме неизмененных сперматозоидов должно быть более 20%. О тератозооспермии говорят, когда количество нормальных спермиев менее 20%.
Влияют на морфологию сперматозоидов токсические и радиационные поражения, воспалительные и инфекционные процессы, а также экология.
Данный показатель оценивает процент живых спермиев в эякуляте. Чем он меньше, тем ниже вероятность зачатия. В норме живых сперматозоидов должно быть более 50%.
О некроспермии говорят при снижении описанного показателя, что может быть временным явлением при интоксикации, инфекционном заболевании, стрессе. Постоянная неркоспермия наблюдается при поражении яичек радиацией, токсическими веществами или тепловом воздействии.
Количество слущенных клеток сперматогенного эпителия семенных канальцев должно быть не более 2%.
Агглютинация и агрегация
В норме склеивание сперматозоидов (агглютинация) и скопление спермиев в сгустки отсутствует.
Лейкоциты и эритроциты
В норме в эякуляте эритроциты отсутствуют, а количество лейкоцитов не превышает 3-4 в поле зрения. Если лейкоцитов больше, это указывает на воспалительный процесс в мужских половых органах.
В норме слизи в сперме нет или она в небольшом количестве. Обнаружение значительного количества слизи говорит о воспалительном процессе простаты и семенных пузырьков.
Отклонения от нормыКроме устранения воспалительных и эндокринных заболеваний, лечение которых назначает врач (антибиотики и гормоны) для улучшения качества спермы необходимо соблюдать несложные правила:
Яички являются единственным органом, который находится за пределами брюшной полости. Следовательно, нагревание яичек способствует ухудшению качества спермы: снижается активность сперматозоидов и появляются патологические морфологические формы.
Соответственно, стоит отказаться от частого приема горячей ванны/душа, реже посещать баню и сауну, отказаться от удовольствия понежиться в джакузи.
Кроме того, одежда (нижнее белье и брюки) должна быть свободной, не сдавливать яички и не перегревать их. Рекомендуется отказаться от облегающих трусов, тесных джинсов.
Стрессовые ситуации «бьют» не только по нервам, но и по сперматозоидам. По возможности следует избегать конфликтов, переутомлений, нервного напряжения.
Не менее важную роль в качестве спермы играет ритм половой жизни. Слишком редкие половые акты ведут к снижению подвижности сперматозоидов, и, напротив, частые интимные контакты делают сперму «жидкой», то есть содержание в ней сперматозоидов значительно снижается.
Оптимальный ритм сексуальной жизни это 4-6 раз в неделю.
Избыточная масса тела – это накопление излишнего подкожно-жирового слоя, который продуцирует эстрогены, что негативно сказывается и на активности сперматозоидов.
Нормализации веса поможет рациональное питание и регулярные (2-3 раза в неделю умеренные физические нагрузки). Особенно полезны физические упражнения, направленные на укрепление мышц тазового дна и брюшного пресса.
Необходимо отказаться от полуфабрикатов и продуктов, которые содержат консерванты и усилители вкуса.
В пище должны присутствовать продукты, которые содержат в большом количестве витамины Е, группы В, С, и микроэлементы селен и цинк.
Перечисленные биологически активные вещества благотворно влияют на качество спермы.
В список продуктов следует включить морепродукты, зелень (укроп, петрушка, кинза, сельдерей), морковь, тыкву, чеснок, спаржу, помидоры, гранаты, яблоки, бананы и авокадо.
Также в рацион обязательно должны входить молоко и молочные продукты, говядина и телятина, рыба, орехи в большом количестве, грибы, гречка, овсянка, печень и бобовые.
Очень негативно на количество и активность сперматозоидов влияют вредные привычки. Необходимо отказаться от курения и употребления алкоголя (или хотя бы снизить количество), особенно пива, в котором в большом количестве содержатся фитоэстрогены.
И, безусловно, полный отказ от наркотиков. То же самое касается и чрезмерного употребления крепкого чая и натурального кофе. Эти напитки лучше заменить свежевыжатыми соками и минеральной водой.
Нормализовать экологию вокруг не под силу одному человеку, но можно минимизировать воздействие вредных факторов. Не следует держать ноутбук на коленях (перегрев яичек), стараться уменьшить контакт с токсическими веществами (лаки, краски, бытовая химия и прочие «вредности»), чаще дышать свежим воздухом.
Отклонения спермограммы от нормы и ЭКОПрактически 50% мужчин имеют те или иные отклонения от нормальных показателей спермограммы. Части из них достаточно наладить режим дня и отдыха, рационализировать питание, отказаться от вредных привычек – это улучшает качество спермы и повышает фертильность (способность к оплодотворению).
Но в некоторых случаях зачать ребенка поможет только ЭКО, процедура которого включает выборку активных и без патологических отклонений от морфологии сперматозоидов.
При патологических результатах спермограммы (наличие азооспермии, тератоспермии, некроспермии, астенозооспермии и прочих) процедура ЭКО расширенная, одним из этапов которой становится ИКСИ.
ИКСИ является вспомогательной технологией и состоит из нескольких этапов:
Кроме отклонений от нормы анализа спермы, ИКСИ проводят при наличии антиспермальных антител, как у женщины, так и у мужчины.
Прогноз после процедуры ЭКО в совокупности с ИКСИ зависит от двух факторов. Во-первых, шансы оплодотворения яйцеклетки повышаются при получении активных жизнеспособных сперматозоидов из яичка или эякулята. А во-вторых, чем выше качество яйцеклеток, полученных от женщины, тем выше процент их оплодотворения.
При проведении ИКСИ оплодотворение яйцеклеток происходит в 60-70% случаев, что значительно выше (на 30%) при проведении стандартной процедуры ЭКО.
Кроме того, в 90-95% из оплодотворенных яйцеклеток развивается эмбрион.
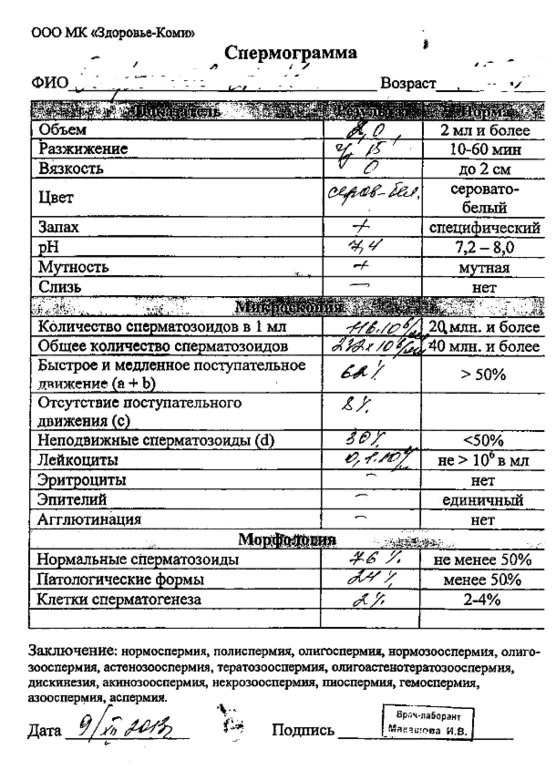
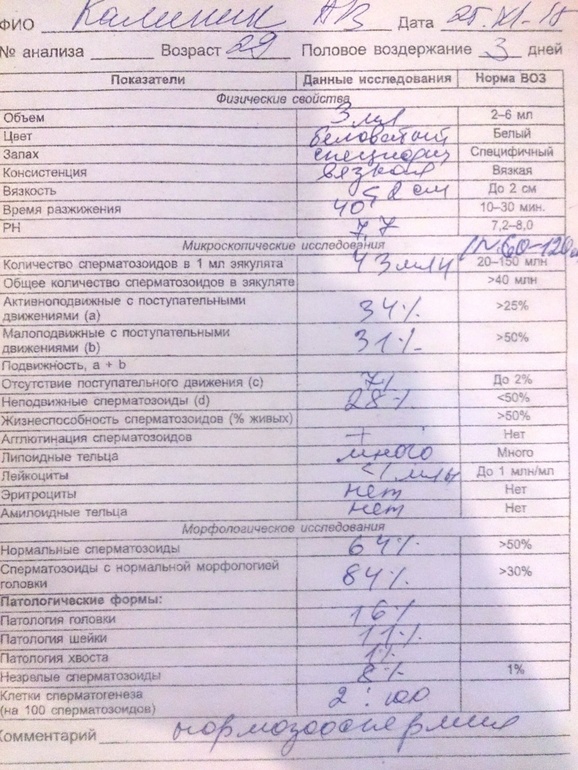
Спермограмма (от др.-греч. ?????? — семя и ?????? — запись) — анализ эякулята (спермы), используемый в медицине для установления фертильности мужчины и выявления возможных заболеваний половой системы. Cпермограмма представляет собой анализ эякулята по целому ряду показателей. Всемирной организацией здравоохранения в 1992 году были установлены нормальные значения показателей спермограммы, которые используются как справочная информация. Спермограмма - исследование эякулята (спермы) мужчины под микроскопом. Состояние сперматогенеза оценивается по спермограмме (спермиограмме). Это основной и фактически единственный анализ. Если спермограмма плохая, показатели снижены, все равно шансы на беременность остаются. Агглютинация и ее влияние на качество спермы. В течение 1 недели до сдачи спермограммы - не принимать горячую ванную, не посещать баню или сауну. Материал для исследования собирается путем мастурбации. Анализ спермограммы показывает количественные, качественные, морфологические параметры спермы.
Этот анализ – важный этап при планировании семьи, она позволяет выявить половые инфекции и определить способность мужчины к зач атию ребенка.
Анализ спермы с целью оценки мужской фертильности.
Спермограмма (сперматограмма) - метод исследования эякулята для оценки оплодотоворяющей способности мужской спермы. При анализе спермы определяют количественные, качественные, морфологические параметры спермы. Спермограмма включает: физические параметры (объём, цвет, рН, вязкость, скорость разжижения), количественные характеристики (количество сперматозоидов в 1 мл и во всём эякуляте, подвижность), а также их морфологию (содержание нормальных форм, с патологией), наличие агглютинации и клеток сперматогенеза, а также содержание лейкоцитов, эритроцитов, наличие слизи.
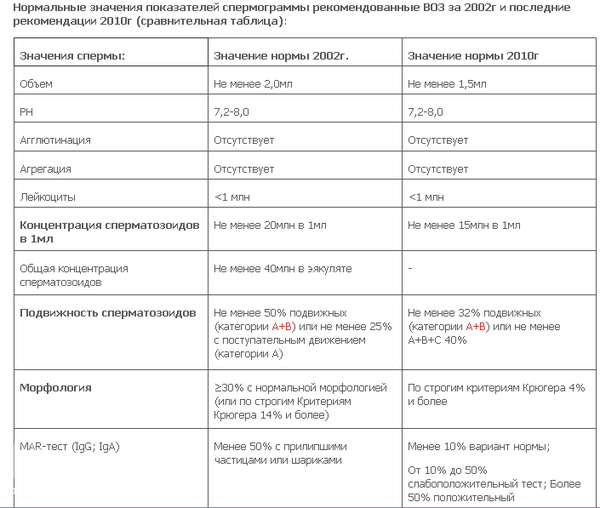
Оценивать фертильность спермы по отдельно взятым параметрам некорректно, необходимо учитывать одновременно все показатели. Даже у одного и того же мужчины в течение года показатели спермы могут значительно изменяться, поэтому по рекомендации ВОЗ приняты нормативные показатели фертильной спермы. Эти нормы (ВОЗ) получены при исследовании популяции здоровых фертильных мужчин (у партнёрш которых наступила беременность). Эти показатели получены не при изучении оплодотворения в популяции субфертильных пациентов, т. е. они не являются минимально необходимыми для зачатия. Таким образом, мужчины даже с более низкими показателями могут быть фертильны.
При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1 - 2 недели пересдать спермограмму и с полученными результатами обратиться к андрологу для поиска причин возникшей патологии.
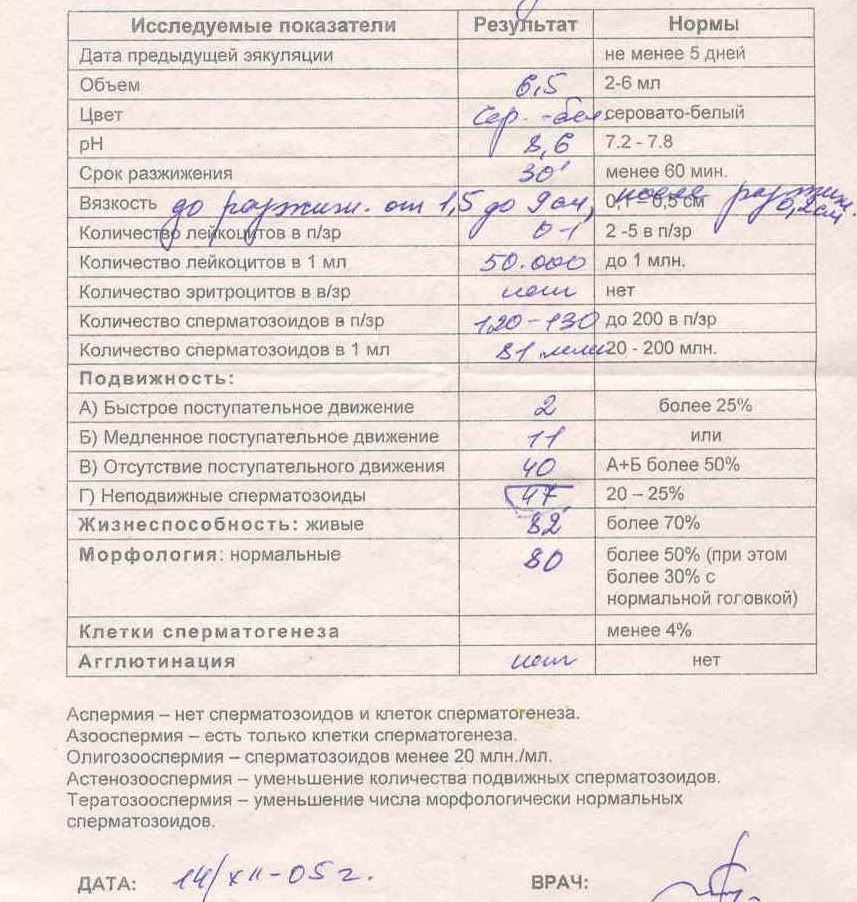
Референсные значения (пределы нормы спермограммы):
Интерпретация результатов, классификация показателей эякулята
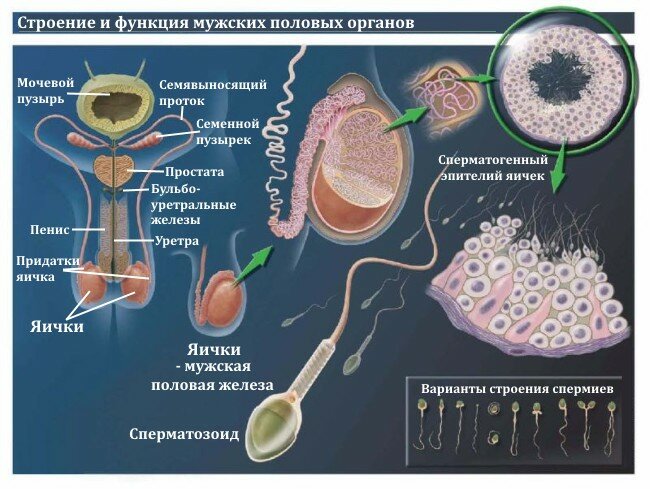
КАК ПОЛУЧАЮТ СПЕРМУ ДЛЯ АНАЛИЗА
Идеальным методом получения спермы для анализа спермограмма признана мастурбация. Именно этот метод рекомендован Всемирной Организацией Здравоохранения. Сбор спермы в презерватив не используется из-за губительного действия смазок на сперматозоиды. Прерванный коитус также не рекомендуется - в образец спермы могут попасть клетки вагинального происхождения, либо микрофлора партнерши. Возможно, использовать стимулирующие препараты такие как виагра и.т.п. В некоторых случаях аспермии возможно применение хирургических методов получения спермы.
Лучше всего сдавать сперму в клинике, это позволит специалистам начать анализ спермограммы сразу после разжижения эякулята. Допускается сбор материала и в домашних условиях, если пациент может обеспечить доставку семени в лабораторию в течение 1 часа. В лаборатории выделена особая комната для получения спермы, ее интерьер далек от "больничного" -это обеспечивает психологический комфорт пациента. Желающим привезти эякулят из дома выдают специальный транспортный контейнер для спермы.
Перед сдачей спермы для анализа спермограммы пациенту рекомендуется половое воздержание в течение 3-5 дней. Признано, что меньший срок воздержания может привести к заниженному объему спермы и количеству сперматозоидов, больший - к снижению подвижности и увеличению аномальных сперматозоидов. Впрочем, указанная зависимость не всегда четко прослеживается.
КАК ПРОВОДЯТ АНАЛИЗ ЭЯКУЛЯТА
Время разжижения эякулята - первый изучаемый параметр. Извергаемая сперма, как правило, представляет собой коагулят, то есть, не является совершенно жидкой. Спустя некоторое время эякулят становится жидким под действием ферментов предстательной железы, содержащихся в семенной жидкости. Разжижение определяют по изменению вязкости спермы. Для этого эякулят, набранный в шприц, выпускают через специальную иглу. Вязкость измеряют по длине "нити", тянущейся за выпущенной каплей. Сперма считается разжиженной, если "нить" не превышает 2 см. Нормальная сперма разжижается через 10-40 минут (в некоторых лабораториях разжижение в течение одного часа считают нормальным). Если разжижение затягивается или не наступает вовсе - это может свидетельствовать о нарушениях в работе предстательной железы.
Разжижение может влиять на оплодотворяющую способность спермиев. Повышенная вязкость указывает на возможные дисфункции предстательной железы и, значит, нарушения в биохимическом составе семенной жидкости. А это в некоторых случаях может явиться причиной мужского бесплодия.
Анализ неразжиженной спермы может привести к ошибкам в определении концентрации и подвижности сперматозоидов. Поэтому для определения других параметров эякулята специалисты дожидаются полного разжижения, либо добавляют в сперму специальные химические вещества, ускоряющие разжижение.
Объем эякулята - одна из важнейших характеристик спермы. Вместе с концентрацией сперматозоидов, этот показатель дает представление об общем количестве живчиков, извергаемом при половом акте.Объем меньше 2 мл может рассматриваться как причина мужского бесплодия (олигоспермия). Дело не только в том, что в маленьком эякуляте содержится мало сперматозоидов. Даже если концентрация спермиев велика, и общее количество их намного превышает необходимые 40 миллионов, все равно угроза для нормального зачатия существует.
При извержении во влагалище сперматозоиды оказываются в агрессивных условиях. Кислая среда влагалища губительна для сперматозоидов и большая их часть погибает в течение 2-3 часов. За это время наиболее подвижные и "здоровые" сперматозоиды должны успеть проникнуть в матку, где условия для их жизни благоприятные (сперматозоиды могут оставаться подвижными в матке и фаллопиевых трубах более суток). Семенная жидкость (или семенная плазма) на некоторое время защелачивает среду влагалища, делая ее менее кислой, и дает возможность активным спермиям уйти в матку. Полагают, что малый объем семенной жидкости "не справляется" с этой задачей: чем меньше семенной жидкости, тем меньшее время она сможет сдерживать кислотность влагалища.
Кроме того, семенная плазма мужчины локально подавляет иммунитет женщины (ведь для иммунной системы женщины сперматозоиды - что чужеродные микроорганизмы). При патологическом течении этого процесса возникает так называемый шеечный фактор бесплодия. И с этой точки зрения объем также играет существенную роль.
Впрочем, слишком большой объем спермы не дает мужчине преимуществ. Как правило, во влагалище помещается не более 5 мл эякулята, лишние же миллилитры вытекают и в зачатии не участвуют.
Ввиду важности определения объема спермы, пациент должен собрать в контейнер по возможности весь эякулят для спермограммы. В случае утери части эякулята, предназначенного для анализа, необходимо обязательно сообщить об этом специалисту клиники. Следует иметь в виду, что первая часть эякулята наиболее богата сперматозоидами.
К сожалению, в некоторых случаях эякуляция отсутствует вовсе, несмотря на ощущения оргазма. Это может свидетельствовать о так называемой "ретроградной эякуляции" (семяизвержение в мочевой пузырь). В таких случаях имеет смысл изучить мочу после оргазма, нет ли в ней сперматозоидов.
Цвет эякулята - загадочный и неопределенно трактуемый параметр. Традиция записывать цвет и запах спермы тянется с ХIХ века, когда этими признаками характеризовались все химические вещества, а также жидкости организма. Помните, как в учебнике: "Вода - жидкость без цвета и запаха. Хлор - зеленоватый газ с резким запахом. ". В настоящее время цвет, как и запах эякулята, не несет важного диагностического значения, и Всемирная Организация Здравоохранения не рекомендует фиксировать этот параметр в стандартной спермограмме. Тем не менее, большинство лабораторий, сохраняя традицию, записывают цвет семенной жидкости.
У большинства мужчин сперма "бело-сероватого" цвета. Многочисленные оттенки: молочно-белый, желтоватый, прозрачный не могут четко свидетельствовать о каких-либо нарушениях. Исключение составляет лишь эякулят "розоватого" цвета, свидетельствующий о гемоспермии - повышенном содержании эритроцитов в сперме.
Водородный показатель (pH), или, проще говоря, кислотность эякулята - зачастую может явиться важной подсказкой в определении нарушений репродуктивной и половой функции. Нормальный эякулят имеет слабощелочную реакцию среды (pH 7,2-8,0). Изменение этого показателя в ту или иную сторону от нормы, если нет других отклонений, не может свидетельствовать о каких-либо нарушениях. Но в сочетании с другими признаками оказывает влияние на постановку диагноза. Например, увеличенный pH при повышенном содержании округлых клеток и неразжижении спермы упрочит мнение специалиста о возможном нарушении предстательной железы инфекционной природы; пониженный pH при азооспермии даст надежду на ее обструктивный характер (сперматозоиды есть, но семявыбрасывающие протоки закупорены), и т.д.
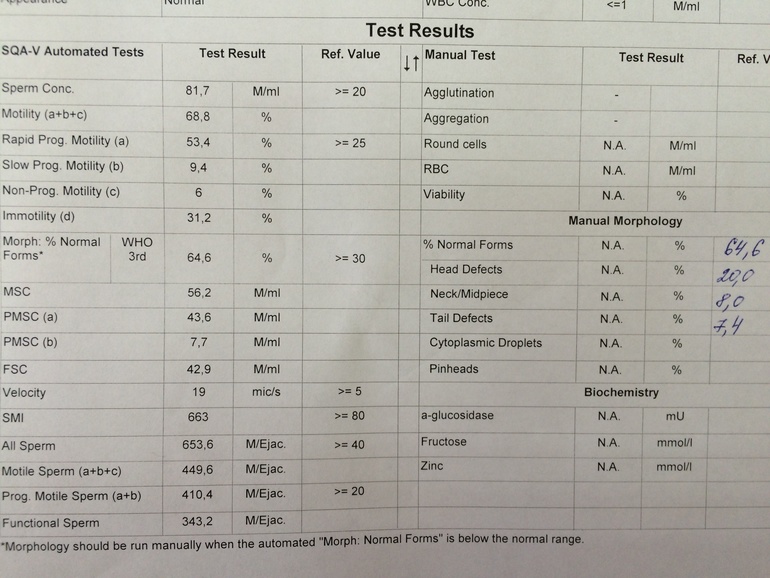
И все-таки основные свойства спермы можно узнать, рассмотрев ее в микроскоп. Количество сперматозоидов - первое, на что обращают внимание специалисты, глядя на анализ спермог раммы. В сравнении с этим признаком, все прочие кажутся пустяками. Для подсчета сперматозоидов используют различные микроскопические устройства. Обычно количество выражают в виде концентрации (столько-то миллионов на один миллилитр). В нормальном эякуляте сперматозоидов не менее 20 миллионов в миллилитре (не менее 40 миллионов в общем объеме спермы). Количество сперматозоидов зависит от многих факторов. Но в лаборатории можно получить беременность с тяжелейшим мужским фактором - из единичных сперматозоидов.
Подвижность сперматозоидов важна не менее их количества, ведь что проку во множестве сперматозоидов, если они не движутся. Принято разделять сперматозоиды на 4 категории подвижности.
К категории A относят спермии с быстрым и прямолинейным движением, скорость их движения должна быть не менее 0,025мм/с (то есть не менее половины собственной длины в секунду).
К категории B относят спермии с медленным прямолинейным движением, скорость менее 0,025 мм/с, но траектория движения все-таки прямая.
В категорию C включают сперматозоиды, которые движутся непрямолинейно (и те что еле барахтаются на месте, и те что носятся кругами).
Наконец, категория D - полностью неподвижные сперматозоиды.
В эякуляте всегда присутствуют все категории подвижности. Обычно больше всего неподвижных сперматозоидов категории D (от 40% до 60%), как правило, это умершие или умирающие "от старости" сперматозоиды. Поэтому чем меньше воздержание перед семяизвержением, тем меньше неподвижных сперматозоидов в эякуляте. Также обычно много быстрых прямолинейных спермиев категории А (40-60%), это здоровые, "молодые" сперматозоиды, недавно сформировавшиеся в яичках. Непрогрессивно-подвижных сперматозоидов категории В обычно 10-15%, это, как правило, сперматозоиды с нарушениями строения шейки и жгутика, либо "стареющие". Также обычно мало сперматозоидов медленных с прямым движением категории С (5-15%).
В нормальной фертильной сперме прогрессивно-подвижных сперматозоидов (A+B) должно быть не менее половины, либо быстрых прогрессивно-подвижных (A) не менее четверти. На подвижность сперматозоидов влияет много факторов. Важным фактором является температура: при температуре тела (около 37oС) скорость движения максимальна, при комнатной температуре она снижается, а при температуре менее 10oС сперматозоиды почти не движутся. Нередко бывает, что сперматозоиды, отнесенные к категории B при комнатной температуре, могут быть отнесены к категории A, если взглянуть на них при температуре 37oС. Поэтому в ряде лабораторий, в том числе и в лаборатории, микроскоп для спермограммы оснащен специальным подогреваемым "термостолом", отрегулированным на 37oС.
Существуют методы, позволяющие узнать, какое количество сперматозоидов среди неподвижных является живым. Для этого сперму подкрашивают эозином. Это вещество красного цвета не может проникнуть сквозь оболочку сперматозоида, но оболочка погибшего спермия быстро разрушается, и он окрашивается красным. Данный метод имеет смысл применять при акинозооспермии - полной неподвижности сперматозоидов, чтобы выяснить, связана ли эта неподвижность с гибелью, или нарушениями жгутикового аппарата. В соответствии с этим можно выработать план лечения бесплодия.
Человек, впервые увидевший сперму под микроскопом, обычно бывает ошеломлен множеством "уродливых", "кривых" сперматозоидов. Здесь и безголовые, и двухвостые, и с кривой головкой. Но пугаться не надо. Специальные исследования показали, что мужчины, чья сперма содержит до 85% патологичных спермиев, могут иметь здоровых детей при лечении методом ЭКО и отборе методикой МАКС.
Доля аномальных сперматозоидов определяется двумя методами. Первый - изучение морфологии сперматозоидов в нативном эякуляте, то есть сперму, как она есть (нативная), рассматривают под микроскопом. При этом пытаются сосчитать, сколько сперматозоидов из 100 являются аномальными. Метод этот очень неточен, поскольку, во-первых, не все патологии можно увидеть без специальной обработки спермы, а во-вторых, сперматозоиды движутся и с трудом поддаются детальному разглядыванию. Поэтому в лаборатории при превышении аномальными сперматозоидами барьера 50%, проводят изучение морфологии сперматозоидов на окрашенном мазке. Для этого каплю спермы размазывают по предметному стеклышку, высушивают в потоке воздуха, обрабатывают спиртом, снова высушивают, погружают в несколько различных красителей, отмывают от лишней краски и заключают в специальный бальзам для микроскопирования. После такой обработки сперматозоиды обездвиживаются, окрашиваются и приклеиваются к стеклу. Их легко можно рассмотреть и посчитать, при этом могут быть обнаружены нарушения, невидимые при первом методе (например, отсутствие акросомы).
Для оценки качества спермы считают не только долю аномальных сперматозоидов (она должна быть менее 85% в окрашенном мазке), но также среднее количество патологий на один сперматозоид (так называемый индекс спермальных нарушений, SDI) и среднее количество патологий на один аномальный сперматозоид (так называемый индекс тератозооспермии, TZI). При превышении TZI значения 1,6 сперма считается аномальной, а при превышении SDI значения 1,6 могут возникнуть проблемы даже при искусственном оплодотворении и пациенты нуждаются в методике ЭКО + ИКСИ
Спермагглютинация, или склеивание сперматозоидов - сигнал грозных иммунных нарушений, которому, к сожалению, не всегда уделяют должное внимание. Часто неправильно думают, что агглютинация не позволяет сперматозоидам свободно двигаться и достичь яйцеклетки. Это неверно. Само по себе склеивание затрагивает обычно небольшую часть сперматозоидов, и не препятствует движению большинства, но наличие агглютинации может свидетельствовать о присутствии в эякуляте антиспермальных антител, которые и могут быть причиной бесплодия
Антиспермальные антитела (АСА, или АСАТ) - это антитела организма против сперматозоидов. Соединяясь со жгутиком, АСА подавляют движение сперматозоида. Прилипая к головке, препятствуют оплодотворению. АСА могут образовываться как в организме мужчины, так и в организме женщины, вызывая бесплодие. Для диагностики АСА в сперме используют различные методы, наиболее распространенным среди которых является MAR-тест (Mixed Immunoglobuline Reaction - "реакция иммуноглобулинов при смешивании").
Кроме сперматозоидов в эякуляте присутствуют так называемые округлые клетки. Под этим собирательным названием подразумевают лейкоциты и незрелые клетки сперматогенеза, то есть клетки, из которых в яичках образуются зрелые сперматозоиды. В норме концентрация лейкоцитов не должна превышать 1 млн/мл. Принято считать, что большая концентрация этих иммунных клеток может свидетельствовать о воспалительных процессах в придаточных половых железах (простате или семенных везикулах). Без специального окрашивания отличить лейкоциты от незрелых клеток сперматогенеза трудно, поэтому ВОЗ рекомендует прибегать к окрашиванию, если общая концентрация всех округлых клеток превышает 5 млн/мл.
Нормы для спермограммы :
До 3-5 в поле зрения
Какие термины используются для описания нарушений спермы?
Для описания нарушений спермы существуют различные термины. В лаборатории пользуются следующей номенклатурой:
Нормоспермия - все характеристики эякулята в норме, нормальная сперма.
Нормозооспермия - все характеристики, связанные с фертильностью спермы, в норме, но при этом допустимы отклонения, не влияющие на бесплодие (повышенное содержание округлых клеток, аномальный pH, аномальная вязкость или неразжижение эякулята).
Олигоспермия - недостаточный объем эякулята (менее 2 мл).
Олигозооспермия - недостаточное количество сперматозоидов (концентрация менее 20 млн/мл).
Астенозооспермия - недостаточная подвижность сперматозоидов (А<25% или A+B<50%).
Акинозооспермия - полная неподвижность сперматозоидов.
Тератозооспермия - повышено содержание аномальных сперматозоидов (более 50% при исследовании нативного эякулята или более 85% при исследовании окрашенного мазка спермы).
Некрозооспермия - отсутствие живых сперматозоидов.
Лейкоцитоспермия - повышено содержание лейкоцитов (более 1 млн/мл).
Гемоспермия - присутствие эритроцитов в эякуляте.
Азооспермия - отсутствие сперматозоидов в эякуляте.
ВСЕ ТЕЧЕТ - ВСЕ ИЗМЕНЯЕТСЯ
Когда пациент знакомится с результатами спермограммы, он должен знать следующее. Все до единой характеристики спермы сильно меняются с течением времени. Если объем спермы при анализе составил 3 мл, то при следующей эякуляции он может иметь совсем другие значения, также иные значения он будет иметь спустя месяц, тем более спустя полгода. Тот же принцип касается остальных параметров. В руководстве ВОЗ приводятся результаты интересного исследования. График концентрации сперматозоидов мужчины, которому в течение двух лет дважды в неделю делали спермограмму. Значения концентрации колебались от 120 млн/мл (отличная сперма) до 15 млн/мл (олигозооспермия). Именно поэтому в репродуктологии общепризнано, что для анализа необходимо исследовать сперму дважды с интервалом не менее двух недель, а в случае существенных различий в параметрах - трижды.
Кроме того, пациент должен представлять, что даже самые точные данные имеют свою область ошибки. Например, использование камеры Горяева (самого точного прибора для расчета количества клеток) допускает ошибку 5%. Поэтому, если в результатах стоит значение концентрации 20,3 млн/мл, это значит, что концентрация находится в пределах от 19 до 21 млн/мл. Если же указана концентрация 136, 5 млн/мл, то надо воспринимать ее как интервал 129,7-143,3 млн/мл.
И последнее. Все нормы - относительны и условны. Нельзя сказать, что сперма объемом 2,1 мл "еще нормальная", а 1,9 мл - "уже плохая". Эти значения приблизительно равны в смысле оплодотворяющей способности. Некоторые образцы с "отклонениями" могут иметь гораздо больше шансов для исхода зачатия, чем иная формально "нормальная" сперма. Например, эякулят объемом 1,6 мл, с концентрацией сперматозоидов 180 млн/мл, хорошей подвижностью 70% и невысоким содержанием аномальных форм 22%, формально может быть отнесен к патологическому состоянию олигоспермии. В то же время формально "нормальной" будет сперма с объемом 2 мл, концентрацией 26 млн/мл, подвижностью 27%, и половиной аномальных сперматозоидов, хотя шансы на зачатие с таким эякулятом невелики. Поэтому грамотно оценить состояние эякулята может только специалист-репродуктолог, учитывая все параметры спермограммы.
02.03.2013 9450 0