







Категория: Руководства
24 октября 2014, 18:08
Официальная точка зрения на грудное вскармливание в России
Очень часто, обсуждая с мамой вопросы грудного вскармливания, консультант говорит: «Согласно рекомендациям ВОЗ…», «ЮНИСЕФ утверждает, что…», «Исследование, проведенное западными учеными, показало…» и т.п. Действительно, в нашей стране пока мало внимания уделяется вопросам кормления грудью, поэтому очень часто в поисках ответов на вопросы приходится обращаться к трудам иностранных врачей и ученых. Само по себе это совсем не плохо: в конце концов, с точки зрения физиологии лактации, мама из России ничем не отличается от мамы из любой другой страны мира. Однако порой в ответ на доводы, подкрепленные цитатами ВОЗ, можно услышать скептические замечания о том, что мало ли кто, что и где исследовал. Кто же знает, какие там были цели, задачи и кому это было нужно. И такая реакция возникает не только у мам, но и у многих отечественных врачей. И реакция, в общем, тоже вполне понятная и объяснимая: сложно представить себе американку или маму из какой-нибудь африканской страны, которая, перенимая опыт, ориентируется, в первую очередь, на российских кормящих женщин.
Так что же делать? Как ответить маме или врачу? Неужели в нашей стране нет ну совсем ни одного официального современного документа, освещающего вопросы кормления?
Есть! И называется он «Национальная программа оптимизации вскармливания детей первого года жизни в РФ».
Программа эта была составлена совместно Союзом педиатров России, Национальной ассоциацией диетологов и нутрициологов, Научным центром здоровья детей РАМН, НИИ питания РАМН и утверждена на XVI Съезде педиатров России в феврале 2009 г.
Программа является официальным российским документом, регламентирующим питание детей 1-го года жизни. Она предназначена для врачей, достаточно объемна и насыщена специфическими медицинскими терминами и описаниями. Далее приведены выдержки из Программы, затрагивающие наиболее распространенные темы и вопросы мам, касающиеся грудного вскармливания.
С полной версией документа можно ознакомиться здесь
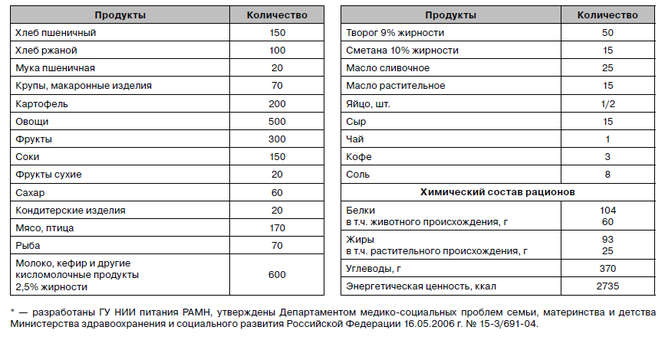
Питание кормящей мамы
Рекомендуемый среднесуточный набор продуктов питания для кормящих женщин (г, брутто)*
(обратите внимание, что в перечень включены практически все продукты, входящие в наш привычный рацион, включая такие «традиционные аллергены» как кофе и рыба. Не существует универсальной «диеты кормящей мамы». При отсутствии проблем со здоровьем мамы и малыша, есть можно все, но в умеренных количествах, наблюдая за состоянием ребенка и вводя новые продукты небольшими дозами. – прим. М.Р.)
Важность естественного вскармливания для ребенка
Оптимальным продуктом питания для ребенка первых месяцев жизни является материнское молоко. соответствующее особенностям его пищеварительной системы и обмена веществ, обеспечивающее адекватное развитие детского организма при рациональном питании кормящей женщины.
Все нутриенты женского молока легко усваиваются, поскольку их состав и соотношение соответствуют функциональным возможностям желудочно-кишечного тракта грудного ребенка, а также благодаря наличию в женском молоке ферментов и транспортных белков.
За счет присутствия антител, иммунных комплексов, активных лейкоцитов, лизоцима, макрофагов, секреторного иммуноглобулина А, лактоферрина и других биологически активных веществ, грудное молоко повышает защитные функции детского организма.
В последние годы бифидо- и лактобактерии, определяющие становление иммунитета, обнаружены непосредственно в женском молоке. Поэтому дети, находящиеся на естественном вскармливании, значительно реже болеют инфекционными заболеваниями, развивают более стойкий поствакцинальный иммунитет.
Грудное вскармливание снижает риск развития в последующие годы таких заболеваний, как атеросклероз, гипертоническая болезнь, сахарный диабет, ожирение, лейкозы и др.
У детей на грудном вскармливании реже регистрируются случаи внезапной смерти.
Естественное вскармливание оказывает благоприятное влияние на развитие центральной нервной системы ребенка и его психический статус.
Единение матери и ребенка в процессе кормления грудью оказывает глубокое взаимное эмоциональное воздействие. Отмечено, что дети, которые вскармливались материнским молоком, отличаются гармоничным физическим развитием, они более спокойны, уравновешенны, приветливы и доброжелательны по сравнению с детьми, находившимися на искусственном вскармливании, а впоследствии сами становятся внимательными и заботливыми родителями.
По некоторым данным, у детей, получавших грудное вскармливание, выше коэффициент интеллектуального развития.
Организация естественного вскармливания
В родильном доме с целью становления достаточной по объему и продолжительности лактации, здоровый новорожденный ребенок должен выкладываться на грудь матери в первые 30 минут после не осложненных родов на срок не менее 30 минут.
Аргументация этого метода включает в себя следующие положения.
2. Сосание ребенка способствует энергичному выбросу окситоцина и тем самым уменьшает опасность кровопотери у матери, способствует более раннему сокращению матки.
3. Контакт матери и ребенка:
- оказывает успокаивающее действие на мать, исчезает стрессорный гормональный фон;
- способствует через механизмы импринтинга усилению чувства материнства, увеличения продолжительности грудного вскармливания;
- обеспечивает получение новорожденным материнской микрофлоры.
Объем молозива в первые сутки очень мал, но даже капли молозива крайне важны для новорожденного ребенка. Оно обладает рядом уникальных свойств:
- содержит больше иммуноглобулинов, лейкоцитов и других факторов защиты, чем зрелое молоко, что в значительной степени предохраняет ребенка от интенсивного бактериального обсеменения, уменьшает риск гнойно-септических заболеваний;
- оказывает мягкий слабительный эффектом, благодаря этому кишечник ребенка очищается от мекония, а вместе с ним и от билирубина, что препятствует развитию желтухи;
- способствует становлению оптимальной микрофлоры кишечника, уменьшает длительность фазы физиологического дисбактериоза;
- содержит факторы роста, которые оказывают влияние на созревание функций кишечника ребенка.
Для получения ребенком молозива в максимально возможном объеме частота прикладываний к груди не должна регламентироваться .
С целью осуществления свободного вскармливания по требованию здоровый ребенок должен находиться в одной палате с матерью. Показано, что при свободном вскармливании объем лактации выше, чем при вскармливании по часам .
Раннее прикладывание к груди и «свободное вскармливание» являются ключевыми факторами обеспечения полноценной лактации и способствуют установлению тесного психоэмоционального контакта между матерью и ребенком.
Для поддержания лактации особенно значимы ночные кормления. так как ночью уровень пролактина более высокий.
Длительность прикладывания к груди здорового ребенка в первые дни не должна ограничиваться, даже когда он практически ничего не высасывает, а дремлет у груди. Потребность в контакте и сосании может носить самостоятельный характер, относительно независимый от пищевого поведения .
Многочисленные наблюдения показывают, что достаточная выработка грудного молока в основном зависит от «настроя матери» на кормление своего ребенка грудью, ее убежденности в том, что это важно и необходимо, и что она способна это осуществить.
Грудное вскармливание целесообразно продолжать до 1–1,5 лет, причем частота прикладываний ребенка к груди после 1 года уменьшается до 1–3 раз в сутки (ну с этим можно аргументированно поспорить. однако это уже большой прогресс по сравнению с рекомендациями более ранних лет :-) - прим. М.Р.) .
Гипогалактия, лактационные кризы
Оценка адекватности лактации требует тщательного анализа поведения ребенка, характера стула, частоты мочеиспусканий. Однако наиболее достоверными признаками недостаточного питания являются низкая прибавка массы тела и редкие мочеиспускания (менее 6 раз за сутки) с выделением небольшого количества концентрированной мочи.
Гипогалактия истинная (или первичная) встречается редко, не более чем у 5% женщин.
В остальных случаях снижение выработки молока вызвано различными причинами, основными из которых являются: отсутствие у женщины доминанты лактации (психологического настроя) в связи с плохой подготовкой в период беременности, а также эмоциональный стресс, раннее и необоснованное введение докорма детскими смесями, необходимость выхода на работу, болезнь ребенка, болезнь матери и т.д.
В ряде случаев гипогалактия носит транзиторный характер, проявляясь в виде так называемых лактационных кризов, под которыми понимают временное уменьшение количества молока, возникающее без видимой причины. Отсутствие информации о них и незнание методов коррекции — наиболее частые факторы прекращения грудного вскармливания.
В основе лактационных кризов лежат особенности гормональной регуляции лактации. Они обычно возникают на 3–6-й неделях, 3, 4, 7, 8-м месяцах лактации.
Продолжительность лактационных кризов в среднем составляет 3–4 дня, и они не представляют опасности для здоровья ребенка.
Мероприятия, применяемые при вторичной гипогалактии (лактационных кризах):
- более частые прикладывания к груди;
- урегулирование режима и питания матери (включая оптимальный питьевой режим за счет дополнительного использования не менее 1 литра жидкости в виде чая, компотов, воды, соков);
- воздействие на психологический настрой матери;
- ориентация всех членов семьи (отца, бабушек, дедушек) на поддержку грудного вскармливания;
- контрастный душ на область молочных желез, мягкое растирание груди махровым полотенцем;
- использование специальных напитков, обладающих лактогонным действием.
При этом детские молочные смеси в питание ребенка без рекомендаций врача не вводятся.
Противопоказания к грудному вскармливанию со стороны матери
Возможными противопоказаниями к грудному вскармливанию со стороны матери являются: эклампсия, сильные кровотечения во время родов и послеродовом периоде, открытая форма туберкулеза, состояние выраженной декомпенсации при хронических заболеваниях сердца, легких, почек, печени, а также гипертиреоз, острые психические заболевания, особо опасные инфекции (тиф, холера и др.), герпетические высыпания на соске молочной железы (до их излечивания), ВИЧ-инфицирование.
При остром гепатите А у матери кормление грудью запрещается.
Заболевания и состояния матери, при которых кормление грудью может продолжаться
При таких заболеваниях кормящей матери, как краснуха, ветряная оспа, корь, эпидемический паротит, цитомегаловирусная инфекция, простой герпес, острые кишечные и острые респираторно-вирусные инфекции, если они протекают без выраженной интоксикации, кормление грудью при соблюдении правил общей гигиены НЕ противопоказано.
Наличие гепатита В и С у женщин в настоящее время НЕ является противопоказанием к грудному вскармливанию, однако кормление осуществляют через специальные силиконовые накладки.
При маститах грудное вскармливание продолжается. Однако оно временно прекращается при обнаружении массивного роста в грудном молоке золотистого стафилококка в количестве 250 КОЕ и более в 1 мл и единичных колоний представителей семейства Enterobacteriaceae или вида Pseudomonas aeruginosa (Методические рекомендации по бактериологическому контролю грудного молока, Москва, 1984).
Кормление грудью во время наступления новой беременности может продолжаться.
Противопоказания к грудному вскармливанию со стороны ребенка
Противопоказания к раннему прикладыванию к груди матери со стороны ребенка — оценка состояния новорожденного по шкале Апгар ниже 7 баллов при тяжелой асфиксии новорожденного, родовой травме, судорогах, синдроме дыхательных расстройств, а также глубокая недоношенность, тяжелые пороки развития (желудочно-кишечного тракта, челюстно-лицевого аппарата, сердца, и др.).
Абсолютные противопоказания к грудному вскармливанию со стороны ребенка — наследственные энзимопатии (галактоземия), врожденная первичная глюкозо-галактозная мальабсорбция. В таких случаях необходимо подавление лактации.
Желтуха новорожденных и кормление грудью
В настоящее время существует более 50 заболеваний, которые у детей в периоде новорожденности могут проявляться желтушным окрашиванием кожи. Поэтому длительное сохранение желтухи у новорожденного требует обязательного обследования.
Даже при выраженной физиологической желтухе у детей в первые дни жизни нельзя отказываться от грудного вскармливания. Раннее прикладывание ребенка к груди и частые кормления являются важным фактором профилактики желтухи, поскольку молозиво, обладая слабительным эффектом, приводит к более быстрому отхождению мекония. При недостаточном питании новорожденного ребенка желтуха может быть более интенсивной и длительной в связи со сгущением желчи. Допаивание водой или растворами глюкозы НЕ способствует профилактике желтухи. но снижает степень ее выраженности.
Желтуха, связанная с грудным вскармливанием — желтуха от материнского молока, или желтуха Ариаса развивается у 1–4% детей после первой недели жизни, характеризуется повышением уровня несвязанного билирубина и НЕ влияет на состояние ребенка. Патогенез изучен недостаточно, предполагается связь с различными компонентами грудного молока. Получить подтверждение диагноза можно, прекратив прикладывание ребенка к груди и используя для кормления пастеризованное материнское молоко в течение 1–2 суток. За это время интенсивность желтухи значительно уменьшается и можно продолжить грудное вскармливание.
Ребенка с гипербилирубинемией, обусловленной несовместимостью по АВ0, целесообразно кормить грудью с рождения, поскольку антитела, содержащиеся в молоке, разрушаются соляной кислотой и ферментами пищеварительной системы.
При резус-конфликте, если ребенку не проводилось заменное переливание крови, то его в течение первых 10–14 дней кормят пастеризованным (во время пастеризации антитела разрушаются) материнским или донорским молоком. В случаях проведения заменного переливания крови, через 3–5 часов после операции ребенка можно приложить к груди.
Практика отечественных педиатров показывает, что новорожденные и дети более старшего возраста, находящиеся на грудном вскармливании, иногда нуждаются в жидкости. Такое состояние может быть связано с пониженной влажностью в квартире, повышенной температурой окружающей среды, обильной жирной пищей, съеденной матерью накануне и пр. В этих ситуациях можно предложить ребенку воду из ложки. и если он начал охотно пить, значит нуждался в ней.
Кроме того, допаивание необходимо больным детям, особенно при заболеваниях, сопровождающихся высокой лихорадкой, диарей, рвотой, гипербилирубинемией.
В остальных случаях дети, находящиеся на исключительно грудном вскармливании, не нуждаются в допаивании.
Установлено, что минимальный возраст, при котором возможно введение первых продуктов прикорма — 4 месяца. Ранее этого срока ребенок еще не готов к усвоению иной пищи, чем женское молоко или детская молочная смесь. К 4-мес возрасту гастроинтестинальный тракт ребенка становится более зрелым: снижается изначально повышенная проницаемость слизистой оболочки тонкой кишки, созревает ряд пищеварительных ферментов, формируется достаточный уровень местного иммунитета, ребенок приобретает способность проглатывать полужидкую и более густую пищу, связанную с угасанием «рефлекса выталкивания ложки».
Мельникова Рада, консультант по ГВ
Обзор опубликован тут: http://sppm.su/news/nacionalnaya-programma-grudnogo-vskarmlivaniya-obzor
Организация вскармливания недоношенных детей заключается в своевременном и адекватном их обеспечении пищевыми веществами и энергией с первых дней жизни. Своевременно начатое и сбалансированное питание позволяет облегчить течение адаптационного периода и в дальнейшем снизить риск развития ряда заболеваний.
Основными принципами вскармливания недоношенных детей являются:
выбор способа кормления в зависимости от тяжести состояния ребенка, массы тела при рождении и срока гестации;
предпочтение раннего начала питания независимо от выбранного способа (в течение первых 2—3 ч после рождения ребенка и не позднее чем через 6—8 ч);
обязательное проведение минимального энтерального питания при полном парентеральном питании;
использование энтерального кормления в максимально возможном объеме;
шэ окончании раннего неонатального периода обогащение рационов питания глубоко недоношенных детей, получающих грудное молоко, «усилителями» или Использование смешанного вскармливания с введением в рацион смесей на основе высоко гидролизованного молочного белка или спепциализированных формул для недоношенных детей;
использование при искусственном вскармливании только специализированных молочных смесей, предназначенных для недоношенных детей.
Способы вскармливания недоношенных детей вскармливание детей, родившихся с массой тела более 2000 г (срок гестации 33 нед и более)Новорожденные дети с массой тела более 2000 г при оценке по шкале Апгар 7 баллов и выше могут быть приложены к груди матери в первые сутки жизни. Обычно в родильном доме или стационаре устанавливается 7—8 разовый режим кормления. Для недоношенных детей свободное вскармливание является неприемлемым в связи с неспособностью таких детей регулировать объем высосанного молока и высокой частотой перинатальной патологии, однако возможно ночное кормление. При грудном вскармливании необходимо внимательно следить за появлением признаков усталости (периорального и периорбитального цианоза, одышки и др.). Их появление является показанием к более редкому прикладыванию к груди или к полному переходу на кормление сцеженным материнским молоком из бутылочки. Усилия врача должны быть направлены на сохранение грудного вскармливания в максимально возможном объеме, учитывая особую биологическую ценность именно материнского нативного молока для незрелого ребенка и важную роль контакта матери с новорожденным во время кормления.
Вскармливание детей, родившихся с массой тела 1500-2000 г (срок гестации 30-33 нед)Детям с массой тела 1500—2000 г, находящимся после рождения в состоянии средней тяжести, проводят пробное кормление из бутылочки, возможно прикладывание ребенка к груди. При неудовлетворительной активности сосания назначается зондовое кормление в полном или частичном объеме (рис. 6).
Вскармливание детей, родившихся с массой тела менее 1500 г (срок гестации менее 30 нед)Глубоконедоношенные новорожденные вскармливаются через зонд. Питание через зонд может быть порционным или осуществляться с помощью метода длительной инфузии (рис. 5). При порционном питании в зависимости от переносимости частота кормлений составляет 7—10 раз в сутки. Глубоконедоношенные дети при данном способе кормления получают недостаточное количество нутриентов, особенно в раннем неонатальном периоде, что диктует необходимость дополнительного парентерального введения питательных веществ.
Длительное зондовое питание проводится с помощью шприцевых инфузионных насосов. Существуют различные схемы проведения длительной инфузии (табл. 54).
Во время ночного перерыва при необходимости вводятся растворы глюкозы и раствор Рингера. Для детей с массой тела более 1000 г первоначальная скорость введения молока может составлять 1,5—3 мл/кг/ч. Постепенно скорость увеличивается, достигая 7—9 мл/кг/ч к 6—7-м суткам. Это обеспечивает глубоко недоношенным или более зрелым новорожденным детям, находящимся в тяжелом состоянии, больший объем питания, чем при порционном вскармливании.
Преимущества проведения длительного зондового кормления по сравнению с порционным введением женского молока или молочных смесей следующие:
увеличивается объем энтерального питания;
сокращается время катаболической направленности обменных процессов;
возможно уменьшение объема, а в ряде случаев и полное исключение парентерального питания;
уменьшение застойных явлений в желудочно-кишечном тракте;
снижение интенсивности и длительности конъюгационной желтухи;
поддержание постоянного уровня глюкозы в крови;
сокращение частоты срыгиваний и дыхательных нарушений, связанных с кормлением.
Если тяжесть состояния ребенка не позволяет проводить энтеральное питание, назначается парентеральное введение питательных веществ. Необходимый объем растворов для частичного парентерального питания подбирается индивидуально и постепенно уменьшается по мере повышения устойчивости недоношенного новорожденного к энтеральному питанию.
Полное парентеральное питание назначается детям, находящимся в очень тяжелом состоянии независимо от их гестационного возраста. Но даже в этих случаях параллельно с парентеральным проводится трофическое (минимальное) энтеральное питание. Минимальное энтеральное питание назначается с целью:
становления и поддержания нормального функциоирования кишечной стенки (ферментативная активность, моторика);
предотвращения атрофии слизистой кишечника;
предотвращения застойных явлений в желудочно-кишечном тракте.
Оно должно начинаться в первые 6—24 ч после рождения ребенка. Первоначальный объем питания составляет не более 10 мл/кг/сут и увеличивается постепенно. Предпочтительным является проведение длительной инфузии нативного материнского женского молока с помощью инфузионных насосов, поскольку медленное и продолжительное введение пищи в отличие от дробного кормления стимулирует перистальтику кишечника.
Потребность недоношенных детей в пищевых веществах и энергии
С учетом энерготрат потребности недоношенных детей в энергии составляют в течение первых 2 нед жизни до 120 ккал/кг/сут. Калорийность энтерального питания преждевременно родившегося ребенка должна увеличиваться постепенно и ежедневно (табл. 55).
Введение прикорма для здорового малыша, как правило, приходится на период с 4 до 6 месяцев. Раньше этого возрастного диапазона ребенок еще не способен усваивать какую-либо пищу кроме маминого молока или специальной детской смеси. С другой стороны, затягивать тоже не стоит. Российские педиатры считают, что при позднем прикорме (после 6 месяцев) существует риск развития дефицита ценных микроэлементов, таких как цинк. железо и некоторых других.
Наш калькулятор призван помочь молодым родителям максимально точно рассчитать количество конкретных продуктов, которые требуются малышу на каждом этапе развития (в зависимости от возраста). Он разработан с учетом «Национальной программы оптимизации вскармливания детей первого года жизни в РФ» (2011 г).
Чтобы получить результат, вам нужно выбрать возраст своего ребенка из выпадающего списка в таблице и нажать кнопочку «Рассчитать». Если потребуется повторить вычисления для другой возрастной группы, предварительно нажмите кнопочку «Очистить».
Обратите внимание! Калькулятор дает лишь примерные данные, которые справедливы только для здоровых детей и только в случае введения прикорма с 4,5-5 месяцев. Данная схема не учитывает индивидуальные особенности роста и развития вашего ребенка, его медицинскую историю. Предварительно обязательно проконсультируйтесь у специалиста!
Если вы уже начали знакомить своего кроху с новыми для него продуктами, но знаете, насколько важно делать это постепенно, ежедневно отслеживая реакцию детского организма. В некоторых случаях негативный ответ может проявится не на какую-либо конкретную пищу, а на ее чрезмерное количество. Держаться в рамках нормы вам поможет наш калькулятор-календарь.
Подробнее о правилах введения прикорма вы сможете прочитать в соответствующем разделе на нашем сайте, который так и называется: «Прикорм».
Глава из "Национальной программы оптимизации вскармливания детей первого года жизни в Российской Федерации" (утверждена на XVI Съезде педиатров России, февраль 2009 г.)
Под прикормом подразумеваются все продукты, вводимые в рацион детям грудного возраста в качестве дополнения к женскому молоку, его заменителям или последующим смесям, изготовленные на основе продуктов животного и/или растительного происхождения с учетом возрастных физиологических особенностей детского организма.
Расширение рациона питания ребенка вызвано необходимостью дополнительного введения пищевых веществ, поступление которых только с женским молоком или детской молочной смесью становится недостаточным. Ребенок начинает испытывать потребность в широком комплексе минеральных веществ (железо, цинк, кальций и др.) и витаминов, других нутриентах (белке, углеводах, пищевых волокнах и др.), а также поступлении дополнительного количества энергии, необходимых для его дальнейшего роста и развития. Кроме того, своевременное введение прикорма способствует формированию жевательного аппарата и адекватных вкусовых привычек.
В последнее время в нашей стране активно дискутируются вопросы, связанные со сроками введения прикорма, особенно при естественном вскармливании. Согласно Резолюции Всемирной Ассамблеи Здравоохранения № 54.2 от 18 мая 2002 г. и № 59.13 от 4 мая 2006 г. детям, находящимся на исключительно грудном вскармливании, рекомендуется продолжать его до 6 месяцев и, следовательно, вводить прикорм с этого возраста. Отечественные ученые считают, что это возможно только в отношении здоровых детей, родившихся с нормальной массой тела (без гипотрофии или задержки внутриутробного развития) при полноценном питании матери с использованием специализированных обогащенных продуктов или комплексных витаминно-минеральных препаратов. В этом случае первым видом прикорма должны быть не традиционно используемые в России в настоящее время фруктовые соки и пюре, а продукты с высокой энергетической плотностью — каши промышленного производства, обогащенные всеми необходимыми ребенку в этом возрасте минеральными веществами и витаминами.
До настоящего времени в Российской Федерации действует схема введения прикорма. утвержденная Минздравом РФ в 1999 г. приведенная в Методических указания № 225 "Современные принципы и методы вскармливания детей первого года жизни". Проведенные научные исследования и накопившийся опыт позволяют предложить внесение некоторых корректив и дополнений в указанную схему.
Установлено, что минимальный возраст, при котором возможно введение первых продуктов прикорма, — 4 месяца. Ранее этого срока ребенок еще не готов к усвоению иной пищи, чем женское молоко или детская молочная смесь. К 4-месячному возрасту гастроинтестинальный тракт ребенка становится более зрелым: снижается изначально повышенная проницаемость слизистой оболочки тонкой кишки, созревает ряд пищеварительных ферментов, формируется достаточный уровень местного иммунитета, ребенок приобретает способность проглатывать полужидкую и более густую пищу, связанную с угасанием "рефлекса выталкивания ложки".
В тоже время поздний прикорм (после 6 месяцев) может вызвать выраженный дефицит микронутриентов (железа, цинка и др.) и необходимость быстрого введения большого ряда продуктов, что приводит к повышенной антигенной нагрузке, а также к задержке формирования навыков жевания и глотания густой пищи.
Введение прикорма детям целесообразно проводить в возрасте 4–6 месяцев. Сроки введения прикорма устанавливаются индивидуально для каждого ребенка, с учетом особенностей развития пищеварительной системы, органов выделения, уровня обмена веществ, а также степенью развития и особенностями функционирования центральной нервной системы, то есть его готовности к восприятию новой пищи. Учитывая, что современные адаптированные молочные смеси содержат в своем составе достаточно большой набор витаминов и минеральных веществ, нет необходимости проводить коррекцию по этим веществам продуктами прикорма в более ранние сроки, чем при вскармливании грудным молоком. поэтому схема введения прикорма может быть единой. Предлагаемая для обсуждения и апробации примерная схема введения прикорма детям первого года жизни представлена в таблице.
Последовательность введения отдельных продуктов и блюд прикорма зависит от состояния здоровья, нутритивного статуса ребенка и функционального состояния его пищеварительной системы. Так, детям со сниженной массой тела, учащенным стулом в качестве первого основного прикорма целесообразно назначать каши промышленного производства, обогащенные железом, кальцием, цинком, йодом, при паратрофии и запорах — овощное пюре.
В питании ребёнка можно использовать продукты и блюда, приготовленные как в домашних условиях, так и промышленного производства, которым отдается предпочтение, так как они изготавливаются из высококачественного сырья, соответствуют строгим гигиеническим требованиям и показателям безопасности, имеют гарантированный химический состав, в том числе витаминный, независимо от сезона, различную степень измельчения.
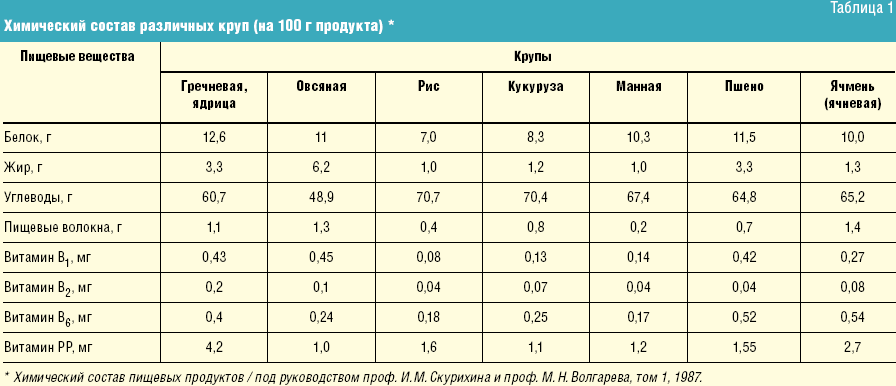
Характеристика продуктов прикормаЗерновой прикорм (каша ) — один из основных источников углеводов, растительных белков и жиров, пищевых волокон, железа, селена, витаминов В1, В2, РР и др. Прикорм на основе злаков следует начинать с безглютеновых круп (рисовой, гречневой, позднее кукурузной). Каши могут быть молочными или безмолочными Последние разводят грудным молоком, детской смесью, получаемой ребёнком. В дальнейшем могут использоваться глютенсодержащие каши (овсяная, ячневая, пшеничная, манная) и каши из смеси круп.
Овощное пюре — источник органических кислот, калия, железа и пищевых волокон, включая пектины. Отдельные виды овощей (морковь, тыква, шпинат и др.) богаты В-каротином, предшественником витамина А. Вначале овощное пюре должно состоять из одного вида овощей, обладающих нежной клетчаткой, например, кабачков. Далее целесообразно использовать комбинацию из 3-4 овощей.
Цельное коровье молоко может использоваться в питании детей первого года жизни только для приготовления каш.
Творог и яичный желток — ценные источники животного белка и жира, минеральных веществ (кальций, фосфор и др.), а также витаминов A, D, группы В.
Мясо содержит полноценный животный белок, количество которого в говядине, нежирной свинине, мясе кролика, кур, цыплят, индейки, конины доходит до 20–21%. Мясо содержит хорошо усвояемое гемовое железо, магний, цинк, а также витамины А, В1, В2, В6, В12. Мясное пюре в рацион рекомендуется вводить детям старше 6 месяцев.
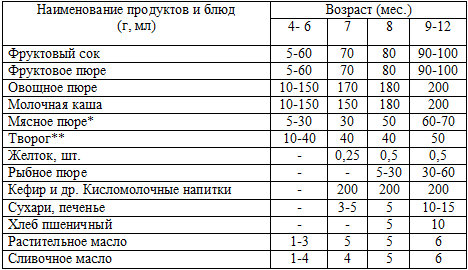
Схема введения прикорма детям первого года жизни* — не ранее 5,5 мес.
Рыба — полноценный источник белка и жира, содержащего большое количество полиненасыщенных жирных кислот в том числе класса омега-3, а также витаминов В2, В12, D, минеральных веществ. Рыбу вводят в питание детей с 8–9 мес. с осторожностью, учитывая индивидуальную переносимость. Её используют 1–2 раза в неделю вместо мясного блюда.
Соки содержат природные сахара (глюкозу, фруктозу, сахарозу), органические кислоты (яблочную, лимонную и др.), положительно влияющие на процессы пищеварения. Они богаты калием (до 150 мг/100 мл) и содержат железо (до 2 мг/100 мл). В соки промышленного производства могут быть добавлены витамин С, лимонная кислота, отдельные минеральные вещества, натуральные фруктовые ароматизаторы. Первым рекомендуют назначать яблочный или грушевый соки, которые традиционны для россиян и реже вызывают аллергические реакции.
Фруктовые пюре сходны по составу и пищевой ценности с фруктовыми соками, особенно с мякотью. В тоже время они содержат сахара, органические кислоты и пищевые волокна в большем количестве, чем соки.
Кисломолочные продукты детского питания (детский кефир, бификефир, йогурт "Агуша" и др.) в рацион ребёнка можно вводить не ранее 8-месячного возраста в количестве не более 200 мл в сутки.
Вода входит в состав всех пищевых продуктов, большое количество воды (около 85%) содержится в грудном молоке и детских молочных смесях. С "твёрдой" пищей (хлеб, каша, пюре и др.) ребёнок получает 30% воды. В настоящее время как для питья, так и для приготовления смесей и блюд прикорма рекомендуют использовать специальную бутилированную воду для детского питания, поскольку она безопасна в бактериологическом отношении, не содержит вредных химических и радиоактивных веществ, обладает хорошими органолептическими свойствами, не требует кипячения, имеет низкую минерализацию.
Детские травяные чаи промышленного производства представляют собой сухие порошки и гранулы, содержащие экстракты лекарственных трав, растений, плодов (ромашка, укроп, фенхель, мелисса, мята, анис, черника, шиповник, брусника, малина и др.). В некоторые травяные чаи для улучшения вкусовых качеств введены фруктовые или ягодные добавки (смородина, малина, апельсин, шиповник, яблоки и др.). В состав травяных чаёв могут входить сахар, глюкоза, фруктоза, декстрин-мальтоза, витамины. Гранулированные чаи на основе сахаров (сахарозы, глюкозы и др.) назначаются детям не ранее 4 мес. жизни, а далее дифференцировано, в зависимости от индивидуальной переносимости.
При назначении прикорма следует придерживаться следующих правил:
Представляет большой интерес современная точка зрения на формирование вкусовых привычек. Доказано, что пренатальный и ранний постнатальный вкусовой и обонятельный опыт влияют на пищевые привычки в детском и взрослом возрасте. Поэтому беременным женщинам и кормящим матерям следует рекомендовать употреблять те продукты, которые она хотела бы предложить своему ребенку позже.
Принципиально важным моментом для матери является тот факт, что следует настойчиво предлагать ребенку сначала пробовать, а лишь затем съедать новые продукты разнообразного вкуса и состава. Мать должна предлагать новую пищу, показывать новые продукты, принимать пищу в присутствии ребенка, повторять предложение в случаях первоначального отказа. Установлено, что для "принятия" нового вкуса может потребоваться до 8-10 попыток введения нового блюда, а в отдельных случаях 12-15 "встреч".
Для сохранения лактации в период введения продуктов и блюд прикорма необходимо после каждого кормления прикладывать ребенка к груди.
Союз педиатров России, Национальная ассоциация диетологов и нутрициологов, ГУ Научный центр здоровья детей РАМН, ГУ НИИ питания РАМН